
骨盤臓器脱の基本知識はこのページだけで全部わかります。
まずはここからどうぞ。
↓さらにくわしく学びたい方はこちら。
目次
- このページの要約、および各治療法の比較
- 骨盤臓器脱とは?
- 骨盤臓器脱の症状は?
- 骨盤臓器脱はどこの外来を受診したらいい?
- 受診は恥ずかしくないの?
- 骨盤臓器脱のステージってなに?
- 骨盤臓器脱は自然に治る? 戻すのって意味ある?
- 骨盤臓器脱を放置してたらどうなるの?
- 対処法はおおきく二つ:保存的治療と手術
- 保存的治療
- 手術
- 技術進化で淘汰が進み、3術式が生き残った。
- メッシュを使わず、子宮を取らずに治せます。
- 日帰り手術は可能?
- 手術時間はどれくらい?
- 手術は安全? 合併症発生率はどれくらい?
- 再発率はどれくらい?
- 手術したら排尿状態はどうなる?
- 再発症例も日常的に手術してます
- 術中術後の痛みは大丈夫?
- 手術するのに適したタイミングはいつ?
- 手術が難しいのはどんな人?
- 手術を受けたら術後経過はどんな感じ?
- 骨盤臓器脱術後の生活注意事項
このページの要約、および各治療法の比較
骨盤臓器脱は自然に治ることはありません。
対処法としては、①保存的治療(骨盤底筋体操・ペッサリー)と②手術があります。
①保存的治療は、骨盤臓器脱とつきあっていく方法で、これで治るわけではありません。
骨盤臓器脱を治すには②手術が必要です。手術は3種類あり、本人にとって最善のものを提供しています。

骨盤臓器脱とは?
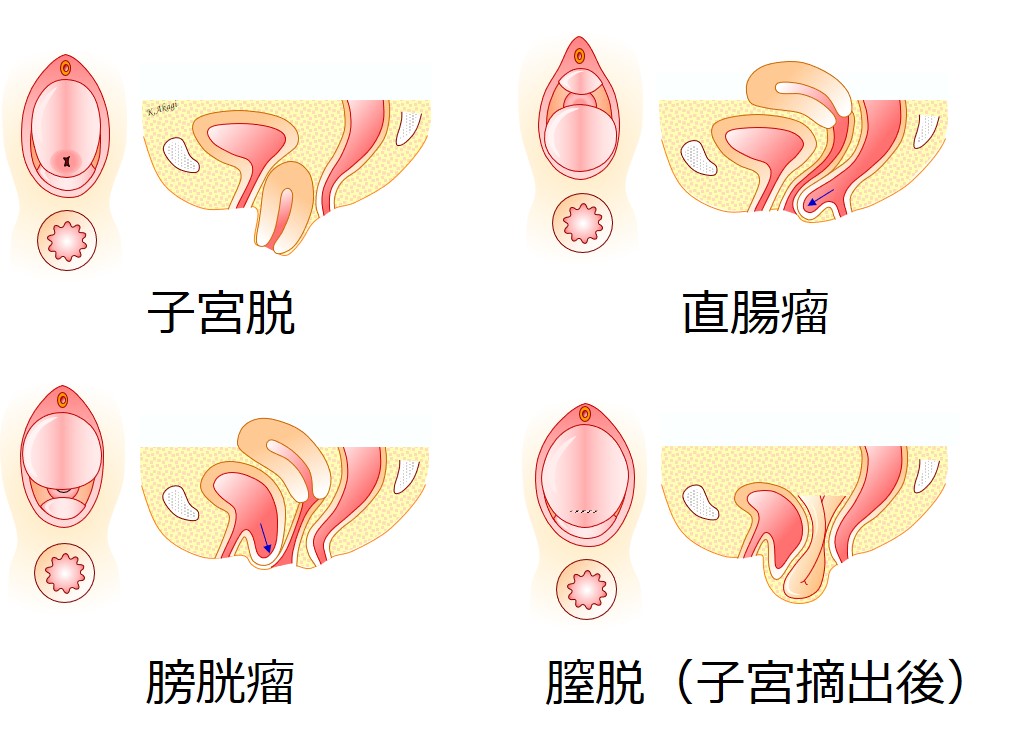
骨盤臓器脱とは、「骨盤内の臓器が、腟から脱出してくる状態」のことをいいます。
子宮脱・膀胱瘤・直腸瘤・膣脱などがあります。
子宮脱・膀胱瘤は中高年の女性に高頻度で発生する疾患であり、出産経験のある女性の多くが子宮脱膀胱瘤を有しています。
骨盤臓器(子宮や膀胱など)は靭帯や膜で支えられており、これが出産で傷ついたり、加齢につれて弱くなってくることで生じてきます。
参考:骨盤臓器脱の原因は?
骨盤臓器脱の症状は?
骨盤臓器脱の症状としては、「腟からまるいものが脱出する」とか、「ピンポン玉のようなものが触れる」など、いろいろなものがあります。
重症化すると、下着とこすれて出血したり、尿が出にくくなったりします。
参考:骨盤臓器脱の症状は?
骨盤臓器脱はどこの外来を受診したらいい?

骨盤臓器脱の診療を行っている外来は・・・
骨盤臓器脱外来
女性泌尿器外来
ウロギネ外来
などがあります。
近所にこれらの診療科が無い場合には、お近くの産婦人科を受診すれば、専門病院を紹介してくれるはずです。
受診は恥ずかしくないの?
プライバシーには最大限の配慮を行っています。
診察室は、鍵のかかる完全個室で行っています。
診察は、診察台をカーテンで囲って、周囲からは完全に見えない状態にして行います。
参考:診察は恥ずかしくないの?
骨盤臓器脱のステージってなに?
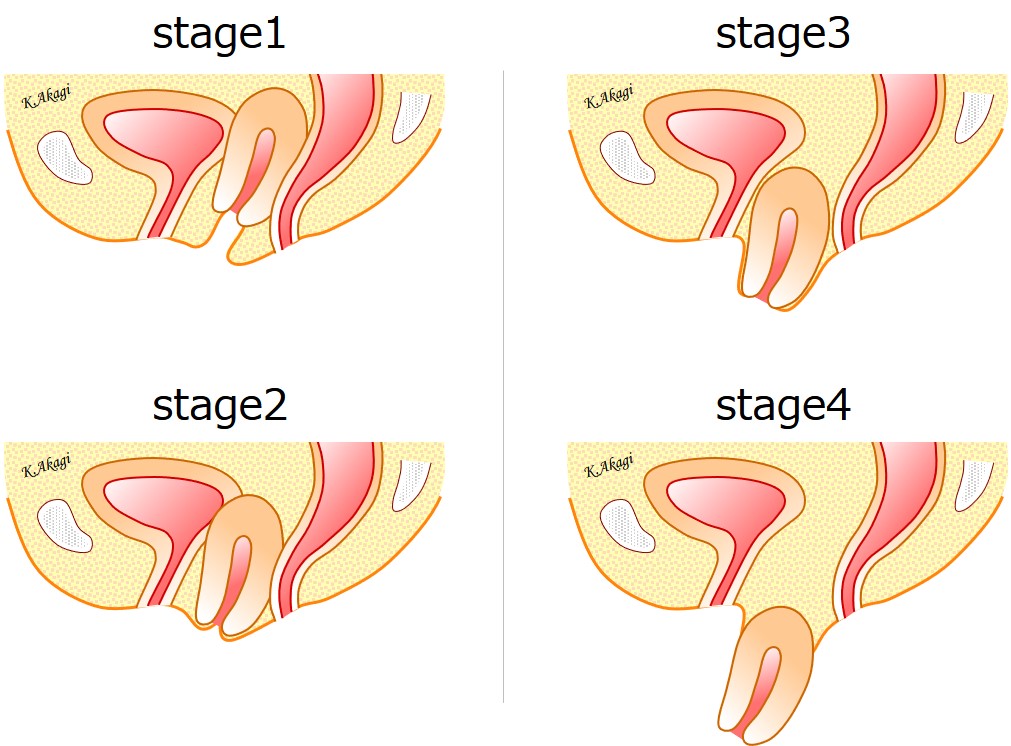
骨盤臓器脱には「ステージ」なるものがあります。要は「進行度」です。
ステージは1(軽度)~4(重度)の4段階に分けられます。
ステージ1では軽症すぎて、手術やペッサリーは必要ありません。骨盤底筋体操の適応です。
手術やペッサリーが必要となるのは、ステージ2以降です。
ステージ4まで重症化すると、手術の難易度とか術後の痛みとかが不利になります。
骨盤臓器脱は自然に治る? 戻すのって意味ある?
骨盤臓器脱は、自然に治ることはありません。
ずっとそのままか、悪化するかのどちらかです。
「子宮が出てきたら自分で戻していいですか?」という質問、たまにいただきますが・・・
自分で戻しても、またすぐ出てくるから、意味がありません。
専門病院の受診をおすすめします。
参考:子宮脱の戻し方を教えてほしいです。でも戻すだけでいいのかな?
骨盤臓器脱を放置してたらどうなるの?

骨盤臓器脱は、自然に治ることはありません。
一生このままか、徐々に悪化するかのいずれかです。
骨盤臓器脱を放置していると、さまざまな不具合が出てきます。
・おりもの・出血が続く
・排尿障害や尿路感染が起こる
・痛みを生じることもある
・水腎症が起こって、腎臓に負担がかかってくる
対処法はおおきく二つ:保存的治療と手術
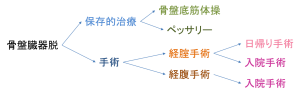
骨盤臓器脱の治療は、大きく分けて「保存的治療(骨盤底筋体操・ペッサリー)」と「手術」の二つがあります。
それぞれの長所短所を説明した上で、患者さんに治療法を選択していただきます。
こちらから治療方針を押し付けることはありません。
保存的治療
手術を希望しない場合には、保存的治療を行います。
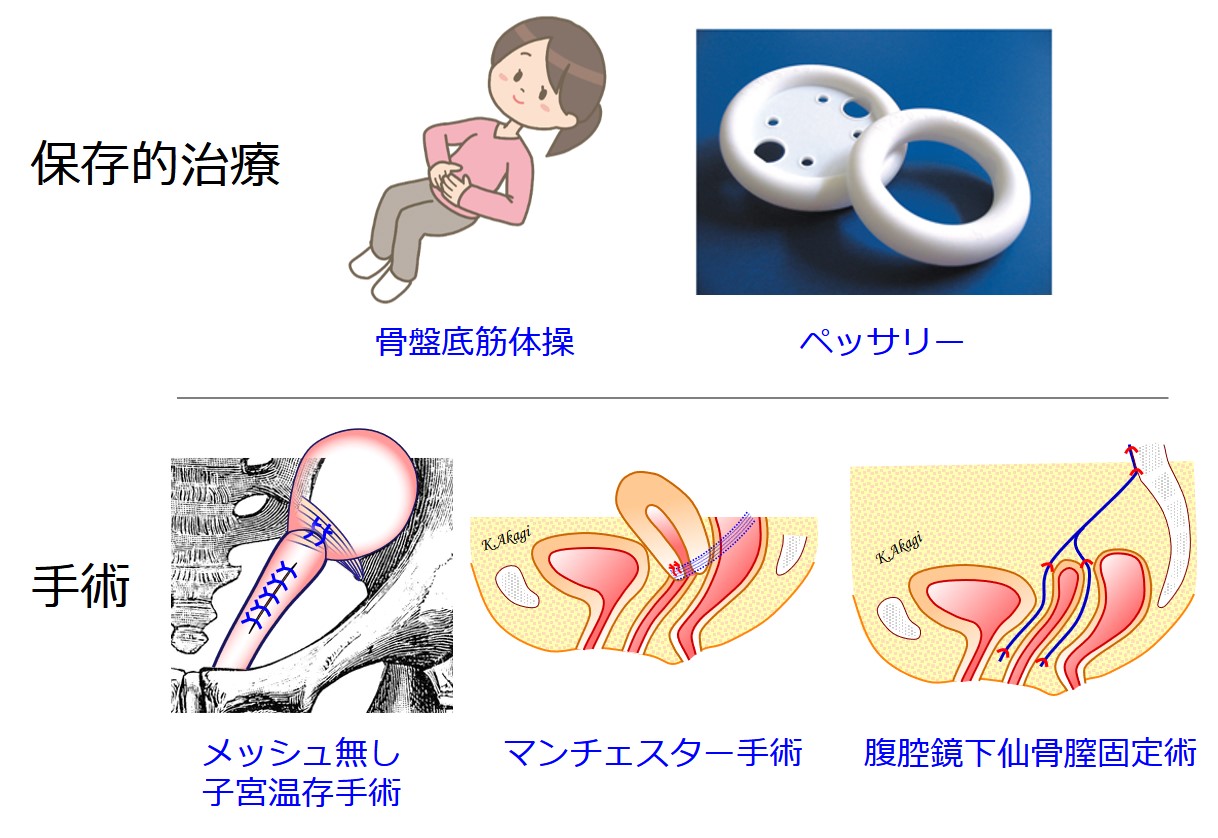
保存的治療には、「骨盤底筋体操」と「ペッサリー」があります。
保存的治療①:骨盤底筋体操
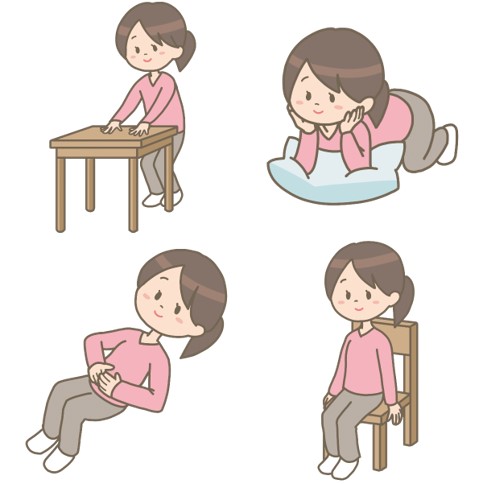
骨盤底筋体操は、ごく軽度の骨盤臓器脱に対して選択されます。
また、骨盤底筋体操をやっても、骨盤臓器脱が治ることはありません。
あくまでも「進行を予防する」という意味合いです。
保存的治療②:ペッサリー

ペッサリーは、特殊なリングを膣に留置して、骨盤臓器が出てこなくする方法です。
ペッサリーを留置した場合、定期的な通院が必要となります。
ペッサリーは「骨盤臓器脱とつきあっていく」方法であり、骨盤臓器脱を根本的に治す方法ではありません。
だから、仕事とか介護とかですぐに手術を受けられない人に対する、一時的な対処法と考えています。
手術
骨盤臓器脱を根本的に治すには、手術しか方法がありません。
手術にはメリットデメリットがあるので、よく検討した上で納得して手術を受けていただく必要があります。
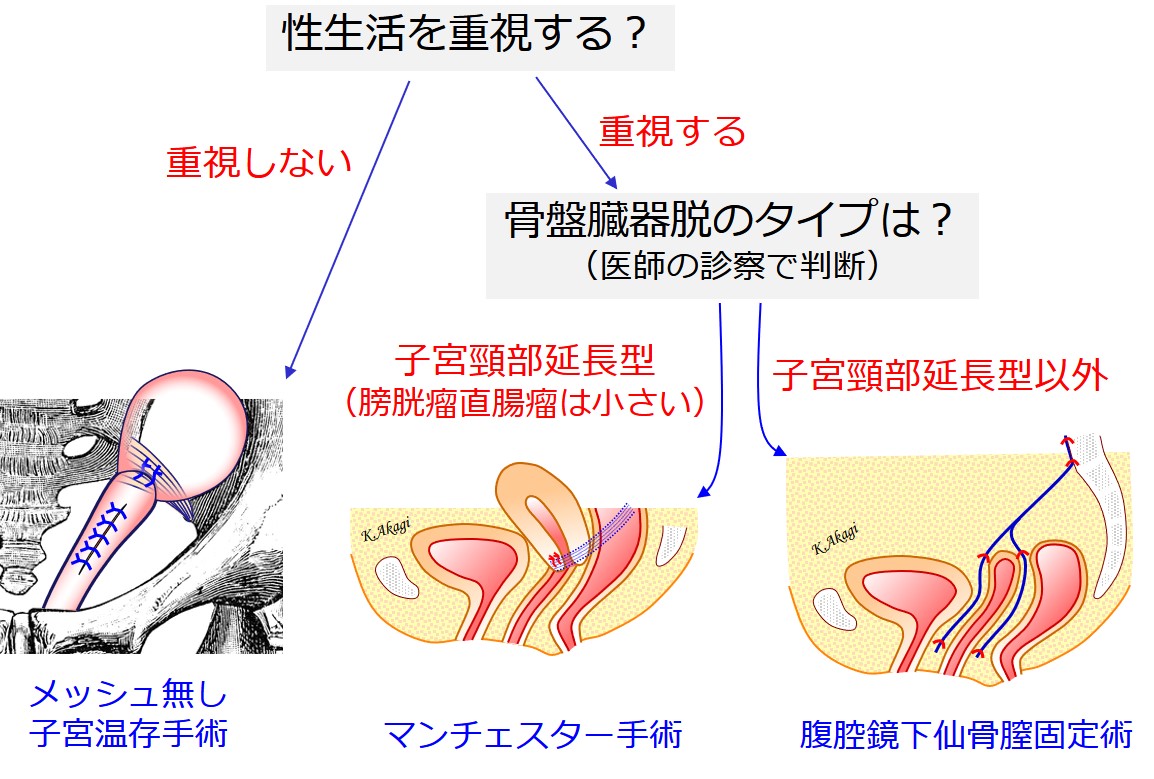
われわれが日常的に行っている術式は、↑3つあります。
患者さんの状況に応じて、最適な術式を提案しています。
①メッシュ無し子宮温存手術
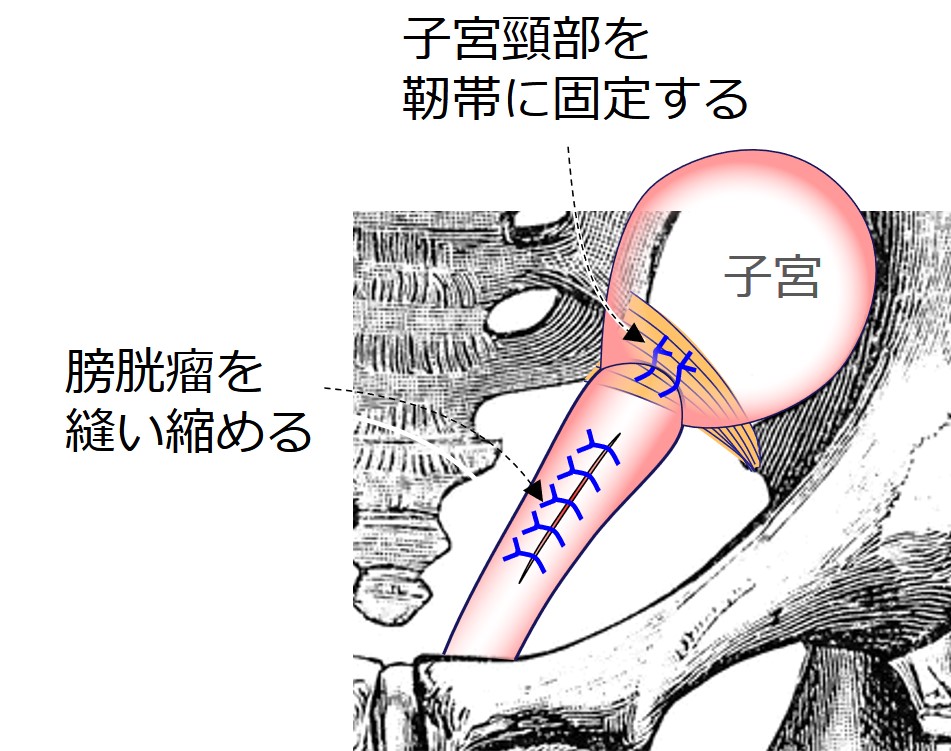
これは、われわれが大半の症例に行っている術式です。
侵襲(ダメージ)が小さい
子宮を温存できる
手術時間が短い(1時間くらい)
再発が少ない(1%程度)
あらゆるタイプの臓器脱を治せる
メッシュ(異物)が不要
などなど、長所が多い術式です。
性生活を重視しない人であれば「これ一択」だと、私は思っています。
ただし膣壁に傷ができるので、性交障害(痛み・違和感)を生じる可能性があるため、性生活がある人には向きません。
②マンチェスター手術
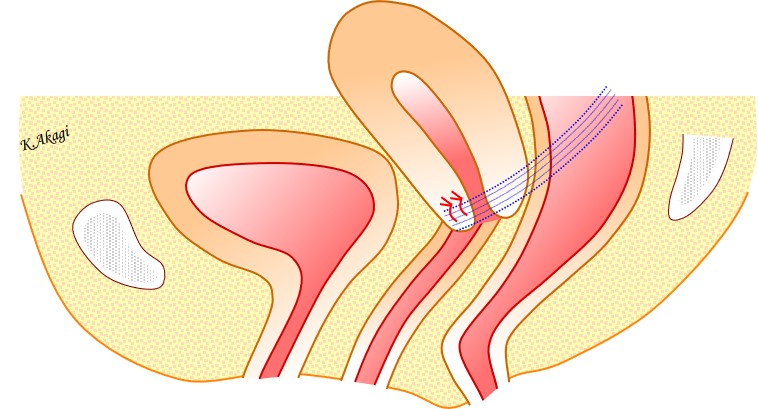
性生活を重視する人には、②マンチェスター手術か、③腹腔鏡下仙骨膣固定術が考慮されます。

性生活のある「比較的若い人(40代~50代前半くらい)」の骨盤臓器脱は、↑子宮頸部が延長しているタイプが多いです。
この場合、この②マンチェスター手術をお勧めしています。
異物(メッシュ)が不要だし、工夫してやれば、性交障害を起こす可能性も低くできるんですね。
参考:マンチェスター手術
③腹腔鏡下仙骨膣固定術
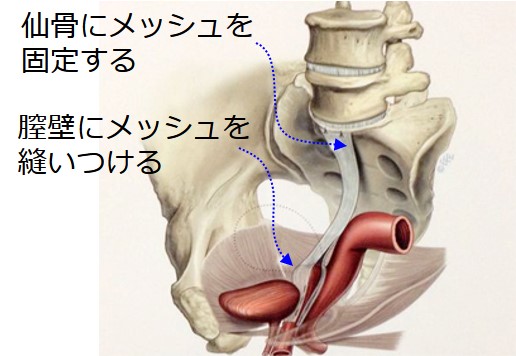
これは、おなかに小さい穴を5か所ほどあけて、カメラ(腹腔鏡)を使って行う手術です。
私はこの術式、優先順位の最後に位置付けています(あくまでも私の考えですが)
上記①②が行えないケースに限り、この術式を提案しています。
手術の侵襲(ダメージ)が大きく、体内に一生メッシュ(異物)を埋め込むことになるのが、その理由です。
ただしこの術式は、膣壁に手を付けないため、性交障害が起こりにくいという長所があります。
参考:腹腔鏡下仙骨膣固定術
技術進化で淘汰が進み、3術式が生き残った。

上記の3つが、われわれが日常的に行っている術式です。
これまで6種類を手がけてきたんですけど、技術の進化に伴って淘汰が進み、3種類が生き残って現在に至ります。
メッシュを使わず、子宮を取らずに治せます。
経腟手術(メッシュ無し子宮温存手術・マンチェスター手術)では、メッシュを使わず、かつ子宮を取らずに治せます。
(腹腔鏡下仙骨膣固定術では、全例メッシュが必要で、原則子宮も取る)
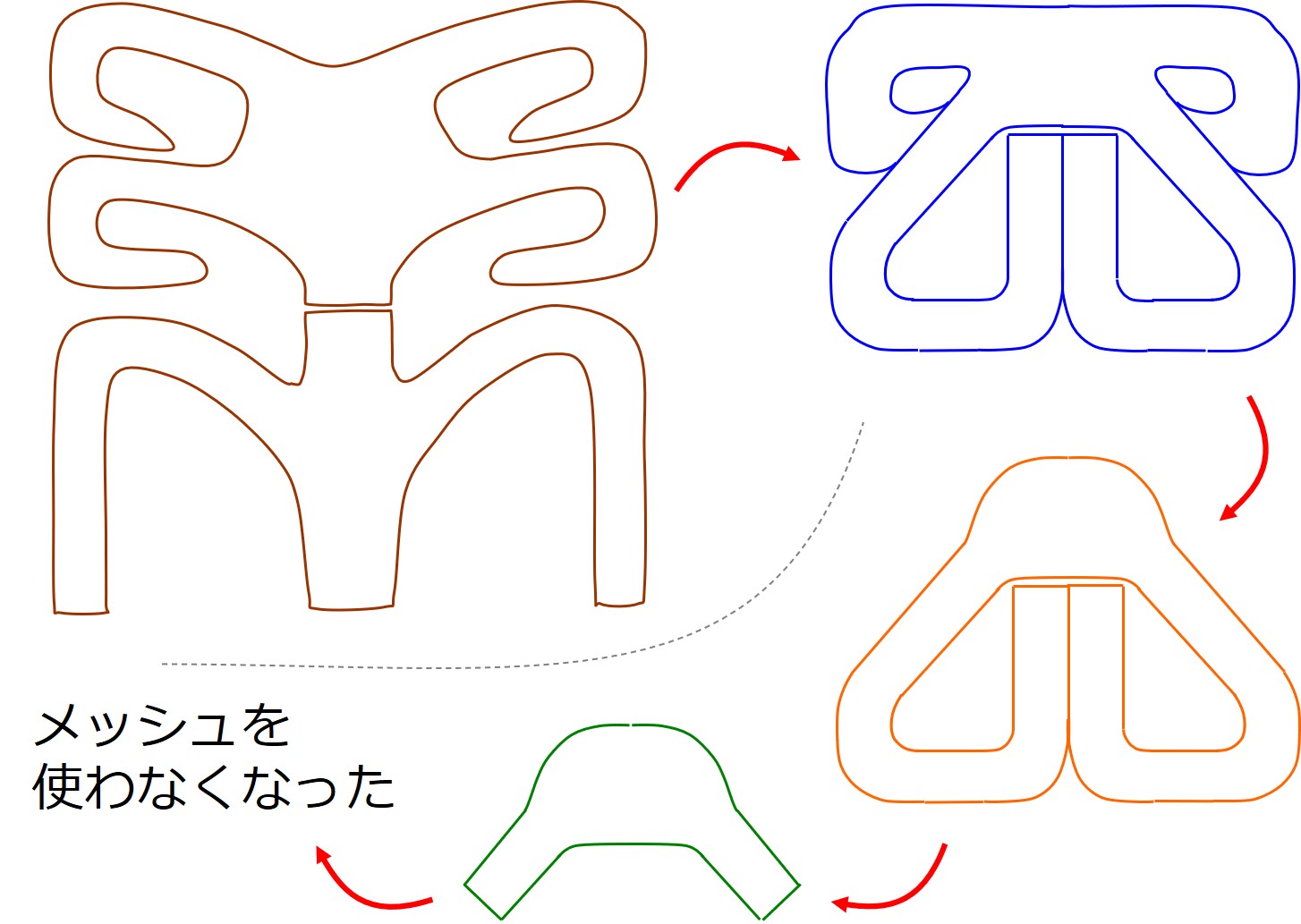
2010年頃までの経腟手術は、大きいメッシュを留置する術式が主流でしたが・・・
その後10年にわたる技術改良で、↑メッシュは徐々に小さくなってゆき
今ではすべての経腟手術で、メッシュを使わず治せるようになっています。
参考:経腟手術のメッシュは、時とともに小さくなり、最終的に不要となった
日帰り手術は可能?
経腟手術(メッシュ無し子宮温存術)には、日帰り手術と入院手術があります。
「骨盤臓器脱の重症度」「患者さんの全身状態」「本人の希望」などを考慮して、どちらで行うかを決めていきます。
手術時間はどれくらい?
経腟手術(メッシュ無し子宮温存術、マンチェスター手術)であれば、だいたい1時間ちょっとで終わります。これに麻酔とか準備とか入退室を合わせたら、トータル2時間くらいですね。
経腹手術(腹腔鏡下仙骨膣固定術)は、手術自体が2時間半~3時間。全部含めたら4時間くらいです。
参考:骨盤臓器脱手術時間のお話
手術は安全? 合併症発生率はどれくらい?
骨盤臓器脱の手術では、安全性の管理に万全を尽くしています。
トラブルで退院延期となるのは、100人中1~2人です。
入院期間に影響しない軽度のトラブルとして、「しばらく排便排尿が落ち着かない」というものがあげられます。
生活環境の変化でしばらく便秘気味になるとか、膀胱が手術刺激をうけて排尿が落ち着かないとか。
これらのトラブルは数日で軽快し、退院延期となることはまれです。
退院延期の原因となるトラブルは、たいてい「しばらく尿が出にくい」というものです。
ご高齢とか、尿が出にくくなる薬を飲んでたりとかで、もともと膀胱機能が弱い人に起こります。
これも時間とともに回復してきます。
退院が大幅延期となるような重大合併症(重度臓器損傷・輸血を要する大量出血など)を生じる可能性は、500人中1人以下です。
参考:トラブルの種類とその頻度
再発率はどれくらい?

近年では技術が進化して、骨盤臓器脱手術の再発率は、非常に低くなってきています。
近年(ここ5年)の再発率は、約1%です。
「手術すれば、ほぼ全員が一回の手術で完治する」と考えていいでしょう。
手術したら排尿状態はどうなる?
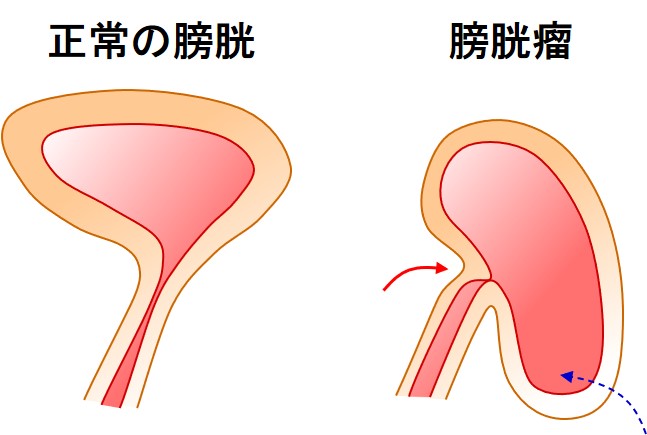
子宮脱膀胱瘤を有する方は、膀胱が下がって、尿道が圧迫されています(赤矢印)
そのため「尿が出にくい」「尿意が多い」「残尿感」などの症状が起こりやすくなっています。
また残尿が続く(青矢印)ことで細菌が繁殖し、膀胱炎を繰り返すこともあります。
手術をうけて膀胱が正常位置に戻って、尿道の圧迫が取れれば、これらのトラブルはほとんど改善してきます。
一方「もともと尿道の締まりがゆるい人」では、手術で尿道の圧迫が取れることで、尿が漏れやすくなるケースもあります。
その場合には適切な対処を行っていきます。
再発症例も日常的に手術してます
過去に骨盤臓器脱手術を受けて、再発した方の再手術も、日常的に(年に10例ほど)手がけています。
私が手術して再発したケースは年1例くらいで、あとはすべて他院で手術を受けて再発したケースです。
このようなケースも、全員治すことができていますので、ご相談ください。
術中術後の痛みは大丈夫?

多くの方が気にされるのが、術中術後の「痛み」についてです。
手術中は麻酔が効いているので、痛みを感じることはありません。
術後の数日間は、だれでも多少の痛みはありますが、徐々に軽快し、いずれ必ず消失します。
手術するのに適したタイミングはいつ?
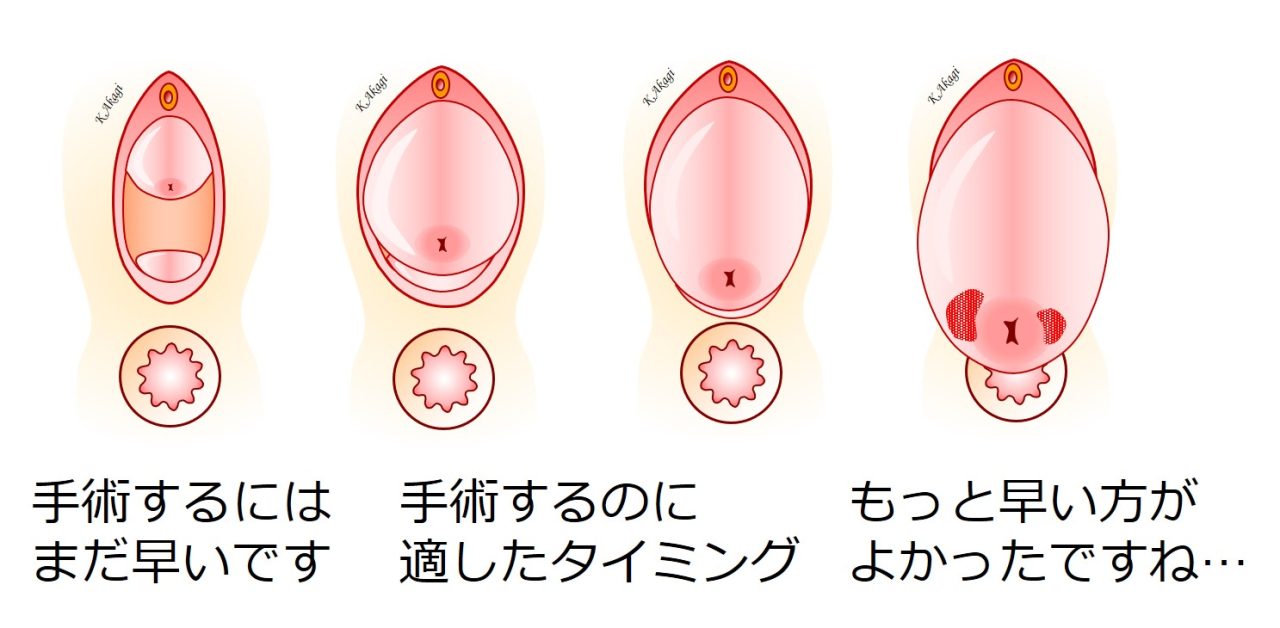
手術のタイミングは、早すぎても遅すぎてもよくありません。
早すぎると手術がやりにくいし、そもそも手術する必要がありません。
逆に遅すぎると、手術難度が高くなり、術後の痛みも強くなります。
手術が難しいのはどんな人?
手術が難しくなる3要素は、①肥満、②重症、③癒着です。
それでも安全に手術してるんですけどね・・・
手術を受けたら術後経過はどんな感じ?
手術を受けたら術後どういう経過をたどるのか? 気になりますよね。
私の手術を受けた方は、ほぼ全員が、同じような経過をたどります。
もちろん、痛みとか排尿具合とかの回復は、多少の個人差がありますけどね。
骨盤臓器脱術後の生活注意事項
手術を受けたら、しばらく「生活注意事項」を守っていただく必要があります。
日常生活(家事・買い物など)は、割とすぐにできるようになります。
オフィスワークであれば、痛みが回復して自信がつけば、復帰可能です。
力仕事や運動は、もうすこし長目の休養が必要です。これは各自相談して決めていきます。
基本的に術後2か月たてば、完全に普通の生活に戻れます。運動や力仕事もOKです。




