|
わたし、子宮脱の手術を考えています。
メッシュを使う手術があると聞いたんですけど、この手術について教えてください。 メリットとデメリットはどうですか? |
こんな疑問に答えます。
子宮脱膀胱瘤のメッシュ手術(TVM手術)について。
TVM手術ってどんな手術?
TVM手術とは、「tension-free vaginal mesh手術」の略語です。
ここでは例として、もっとも多く行われるタイプのTVM手術の手順について示してみます。
これはメッシュを膣の前壁側に留置するので、anterior-TVM(A-TVM)と呼ばれます。

↑図のような形の小型の医療用シート(メッシュ)を用いて行います。
真ん中の部分をメッシュの「本体」といい、ここを膣壁と膀胱の間に留置して、補強する壁の役割を果たします。
左右に伸びている部分を「アーム」といい、ここを靭帯に通してつりあげます。
メッシュは「ポリプロピレン」という素材でつくられています。
これはそけいヘルニア(脱腸)の手術で広く使われているものと同じであり、もっとも安全性が高く信頼のおける素材です。
TVM手術手順の概略
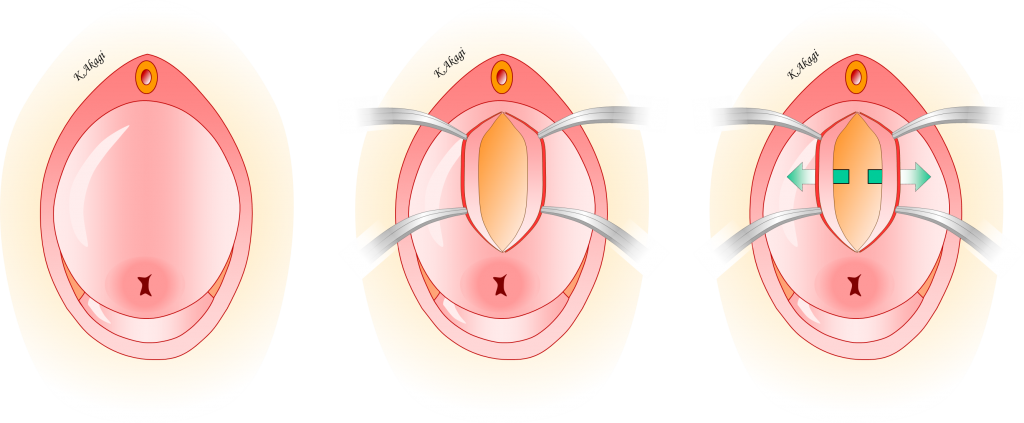
左:膣から骨盤臓器が脱出している状態。
中:膣壁を切開。
膣壁を数cm切開するだけでできるのが、この手術の長所のひとつ。
右:膣壁と膀胱の間をはがす(剥離:はくり)
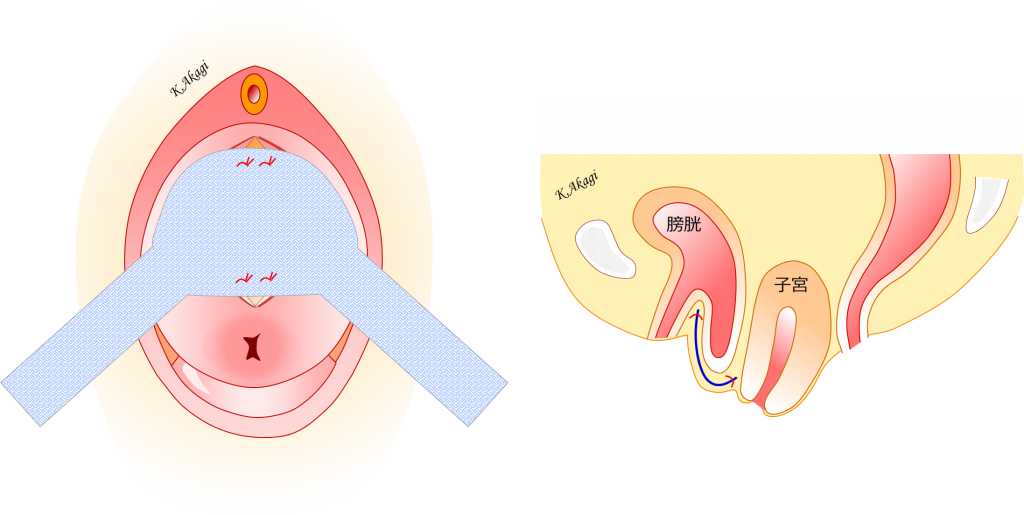
メッシュ本体の上下を固定することで、メッシュが膀胱を覆う形になります。
右図の膀胱を覆っている青いラインがメッシュ。
糸(赤色で示す)でメッシュが固定されます。
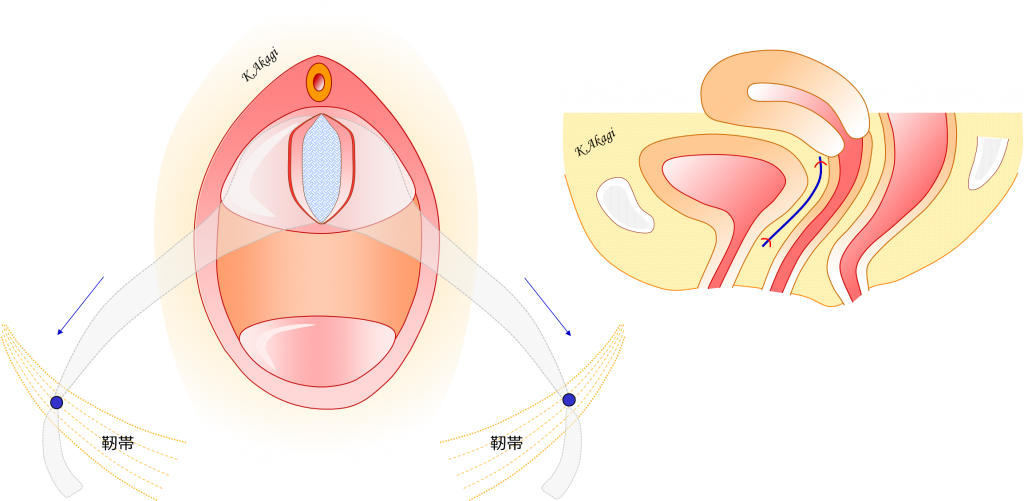
剥離したところ(膣壁と膀胱の間の層)にメッシュを入れ、体内の奥にある靭帯にアームを通して引っ張り上げると・・・
脱出していた子宮と膀胱がハンモックのようにつり上げられ、正常の位置に戻っていきます。
アームのつっぱり加減(テンション)を調節して、つっぱりの無い状態(テンションフリー)にします。
膣壁を縫合閉鎖して終了。
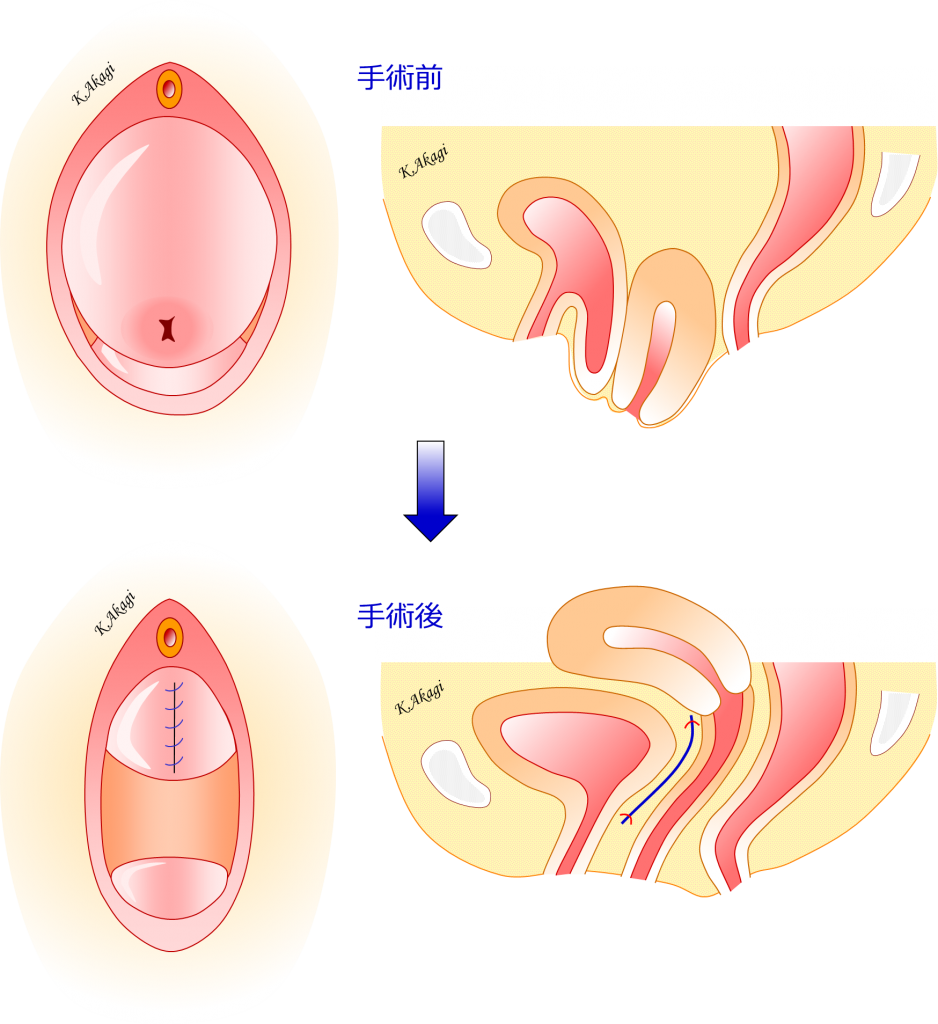
(上)手術前:子宮と膀胱が脱出している状態。
(下)手術後:メッシュが留置され、子宮と膀胱が正常の位置に戻った状態。
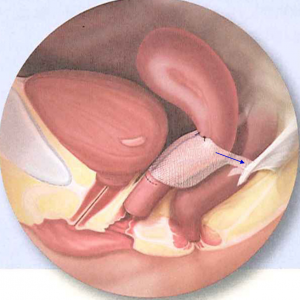
メッシュ本体が膣壁と膀胱の間に留置され、アームが矢印方向へ引き上げられて、ハンモックのように支えられています。
子宮脱・膀胱瘤のメッシュ手術(TVM手術):導入の経緯

ここで示したTVM手術は、今世紀のはじめ頃にフランスで開発された方法です。
昔から行われてきた子宮脱の手術は、「膣側から子宮を摘出し、膣壁を縫い縮めて補強する方法」です。
「従来法」と呼ばれています。
これは長年の歴史がある方法なのですが、もともと弱った組織を使って修復を行うため、再発率が高いという短所がありました。
そのため、「弱った組織をメッシュで置き換える」というコンセプトのTVM手術が開発され、2000年ごろから国内に導入され、徐々に普及していきました。
TVM手術の長所短所

TVM手術の長所:再発が少ない・子宮を温存できる など
再発が少ない。
TVM手術は、「従来法」とくらべて再発が少なく、これは画期的な進化といえます。
子宮を取る必要がなく、その分体の負担が軽い。
「従来法」の手術では、子宮を取る必要があります。
その分手術のダメージが大きくなるということです。
また、女性のアイデンティティである子宮を取ることには、誰でも心理的な抵抗を持ってしまいます。
TVM手術では、子宮を取らずに治すことができるので、そのぶん体の負担が軽くなります。
おなかを切る必要がなく、膣壁を少し切るだけでできる。
TVM手術は、膣壁を数cm切るだけでできるので、おなかを切る必要はありません。
この膣壁は痛みを感じない場所なので、その分痛みも軽くなります。
もちろんおなかの中から内臓を切ったり縫ったりする必要もありません。
TVM手術の短所:メッシュ露出
このようにTVM手術には多くの長所があるのですが、もちろん短所もあります。
どんな手術にも長所と短所があり、それはこのTVM手術も例外ではありません。
このTVM手術は、特殊な繊維でできたメッシュシートを用いて行われます。
このメッシュはポリプロピレンという素材でできています。
これは「そけいヘルニア(脱腸)」の手術で長年使われてきたものと同じであり、もっとも実績があり安全性が高い素材なのですが、それでもメッシュ特有の合併症が生じる可能性があります。
メッシュ露出は2%くらいの頻度で起こる
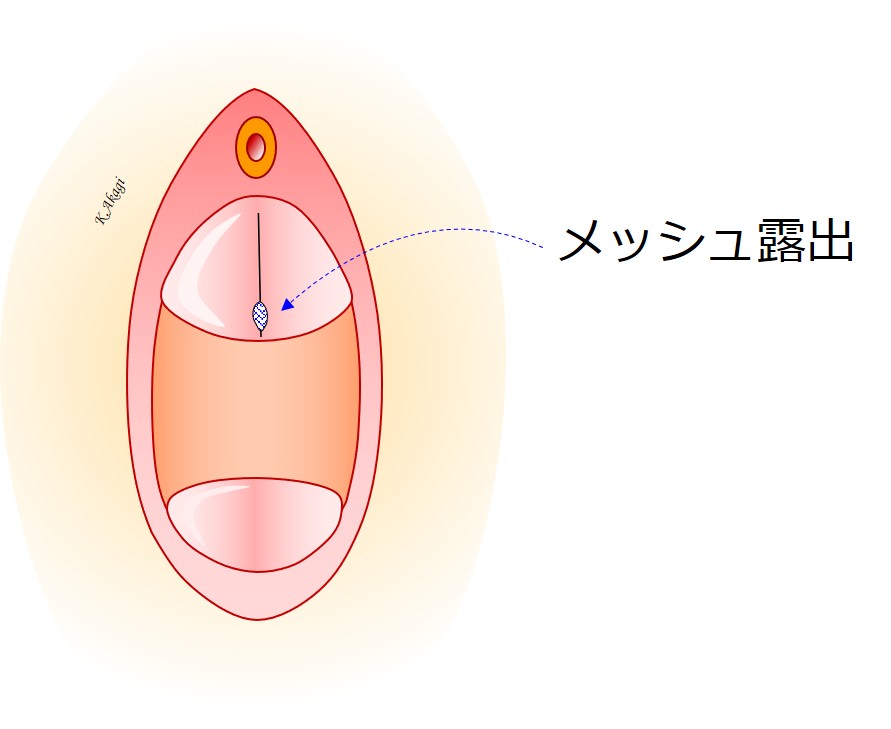
ときに起こるのは「メッシュ露出」といいまして、メッシュの一部が膣壁の傷あとから露出してくる合併症です。
たいていの場合自覚症状もなく、性行為をしない人であれば特に支障もないため、定期診察のときに医師が気づくというパターンが大半となります。
このメッシュびらんは約2%の頻度で起こるのですが、露出したメッシュだけ少し切除すれば治るので(日帰りか一泊でできる)、対処は難しくありません。
最近では技術が洗練され、メッシュを使う比率も少なくなってきたため、当院ではメッシュ露出をほとんど経験しなくなりました。
メッシュ感染は今のところゼロ
またメッシュは体にとって異物なので、「メッシュが感染(細菌が繁殖して化膿すること)を起こす可能性があるのではないか?」と思う人もいるかもしれません。
でもこの手術で使われるメッシュは感染に強い素材が使われており、しかも感染を起こさないよう十分配慮していますので、私が手掛けたTVM手術の中で感染を起こしたケースはありません。
メッシュは形状・素材ともに進化してきている
形状の進化
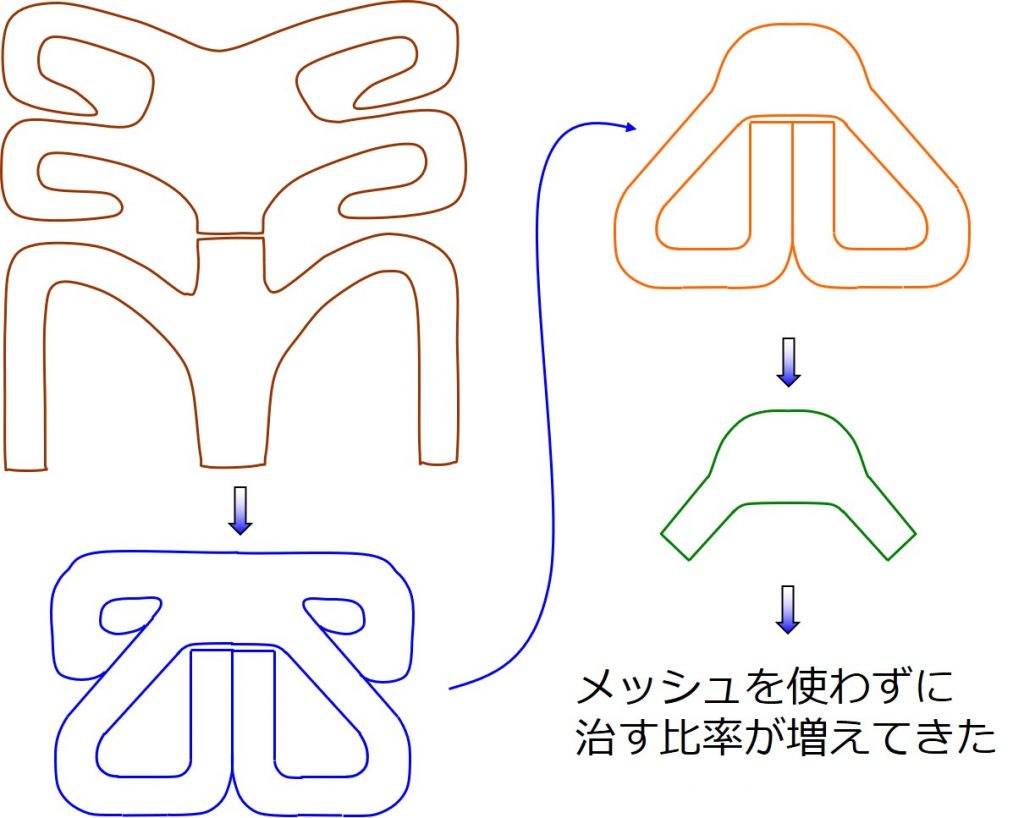
初期に用いられていたメッシュは、左上の形状です(茶色)
そこから「メッシュが必要な場所」と「メッシュが無くてもいい場所」が明らかになってきて、「メッシュが必要な場所」だけメッシュを使う方向へ進化してきました。
↑当院では青→オレンジ→緑という風に、メッシュはどんどん小さくなってゆき、現在に至ります。
素材の進化

画像引用:河野製作所
初期のメッシュは、米国製のものしか使えませんでした。
国内の専門医師の意見が反映されづらく、米国企業の事情に影響を受けやすかったんです。
でもいまでは、国産の素晴らしいメッシュを使えるようになりました。
メッシュ形状と同様、メッシュ素材も進化しています。
今ではさらに進化して、メッシュを使わず治せるようになった。
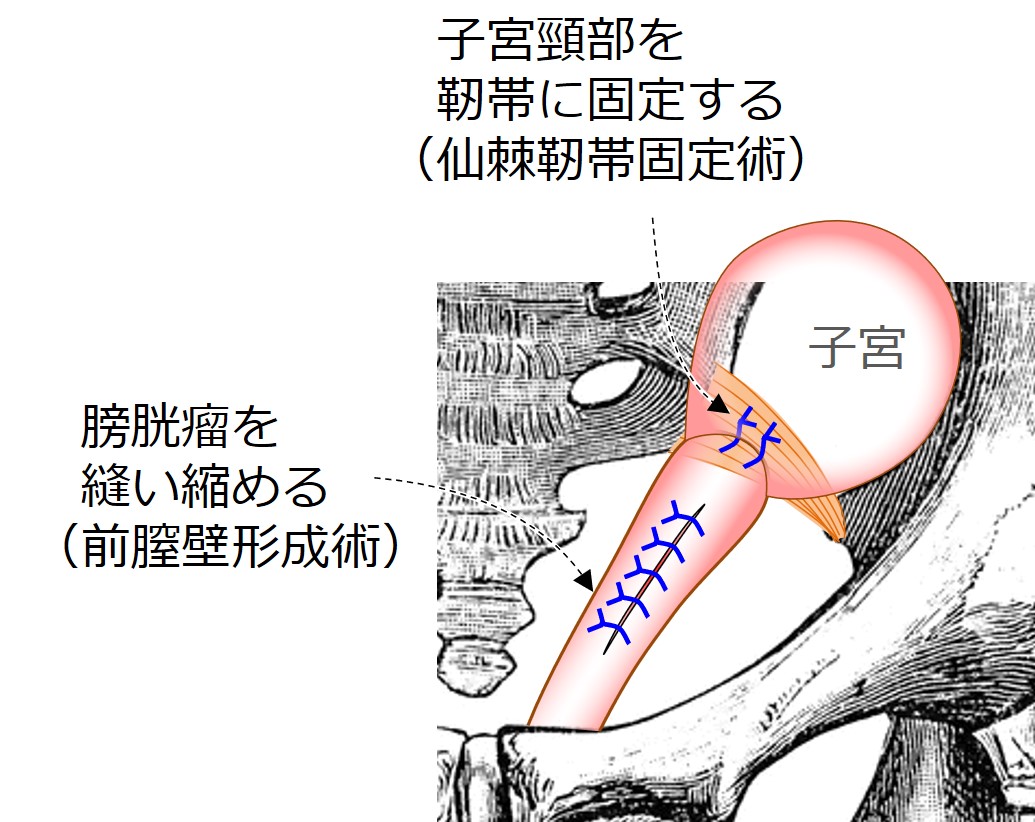
当院のいままでの骨盤臓器脱手術は、「メッシュを使う」ことが前提となっていました。
でも近年では、メッシュを使う比率は少なくなってきています。
技術がさらに進化して、ほとんどのケースで、メッシュを使わず治せるようになっているんです。
最近メッシュは、「どうしても必要なケースだけに限定して、最小限に使う」方針となっています。
それでも再発はほとんど起こっていないんです。
わたくし年間200例以上の子宮脱膀胱瘤手術を行っていますが、いまのところ再発で再手術になるのは1%くらいです。
「メッシュ無しで治せる症例の見極め」が向上したこと。
「メッシュ無しで治す手術」の技術が進化したこと。
この二点が要因と考えています。
赤木一成 辻仲病院柏の葉・骨盤臓器脱外科