↑6階病棟受付です・・・
おはようございます。
辻仲病院柏の葉・骨盤臓器脱外科医師の赤木一成です。
週末なので、「一週間の骨盤臓器脱手術記録」を書きます。
これはリアルタイムの記録ではありません。ちょっと前の日常を描写しています。
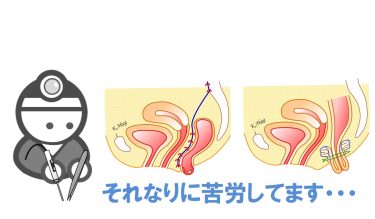
子宮脱膀胱瘤の手術を6例、直腸脱手術を1例行いました。
この週は、骨盤臓器脱手術を7例行いました。
子宮脱+膀胱瘤の手術を6例、直腸脱手術を1例です。
子宮脱+膀胱瘤の手術では、6人全員が大きなトラブル無く経過し、だいたい予定通りに退院していきました。
そしてもう一件の↓直腸脱で、悩ましい状況に遭遇したんです・・・
悩ましい状況に遭遇した件。

この週は、悩ましい患者さんが受診してきました。
80代の女性で、足が悪くて車椅子の方です。
「肛門から脱出してくる」という訴えで受診されました。
診察台で診察してみる
まず、診察台で診察します。
80代女性でこの手の訴えは、直腸脱の可能性が高いです。
診察は↑こんな感じで、横向きになって行います。
でも診察では、脱出してるかどうか分かりませんでした。
吸引してみる

画像引用:荒川製作所
次に、↑「吸角(きゅうかく)」という器具を使って、脱出を再現してみます。
肛門にカップを当てて、掃除機みたいに吸引するんです。
でもこれでもよくわかりませんでした。
無理して吸引すると痛いので、ほどほどのところで中止します。
和式トイレでいきんでもらう
これでも脱出が再現できなければ、「怒責診(どせきしん)」という方法を行います。
↑和式トイレでしゃがんでもらって、いきむところを撮影するんです。
(女性スタッフが一人だけトイレに入って撮影するので、恥ずかしくないですよ)
でもこの方、足が悪いので、和式トイレにしゃがめません。

さーて、どうしますかね?
わたしは「たぶん直腸脱だろうなー」と思っています。
直腸脱は、手術しないと治りません。
でも、直腸脱を確認できない段階で、入院手術の予約を入れるのはためらわれます。
「診察→吸角→怒責診」という3ステップは、大腸肛門科の専門病院ではルーチンでやってる手順です。
これでうまくいかない時にどうするか?
三つ、方法があります。
自己撮影できませんか?

一つ目は「自己撮影」です。
病院で脱出を確認できないんだから、自宅で脱出したときに、本人か家族に撮影してきてもらうんです。
でもこの方、相当なご高齢だから、自分で撮影するのは難しそうです。
かといって、家族も「そんなの無理・・・」と及び腰でした。
経過観察はどうでしょう?
二つ目は、「経過観察」です。
「今回は脱出が確認できなかったから、しばらく様子を見たらどうでしょう?」と提案してみました。
でも本人は、「気になってしかたないから、すぐなんとかしてほしい」とのことでした。
最後の手段

うーん、それなら三つ目の「最後の手段」を使いますかね?
このような場合、「麻酔をかけて直腸粘膜をひっぱってみる」という作戦を使うことがあるんです。
(肛門が締まっているから、麻酔かけずに直腸粘膜ひっぱるのは無理なんです)
そのためには、わざわざ入院して麻酔をかける必要があります。
そこまでして異常が無かったら、入院の時間と費用が無駄になります。
本人は「それでもいいからやってほしい」とのことでした。
よっぽど気になるんでしょう。

さてさて数日後・・・
患者さんは入院して、手術室に入りました。
まず、脊椎麻酔を打ちます。
これは背中から注射する、下半身の麻酔です。
次に麻酔をかけた状態で、直腸粘膜をひっぱってみました。
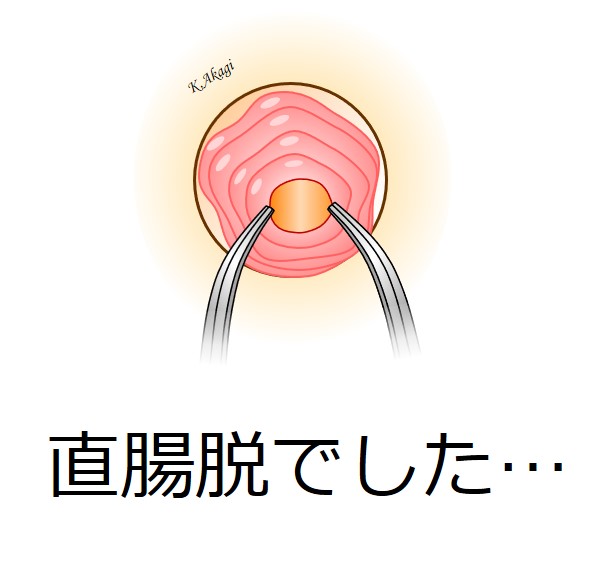
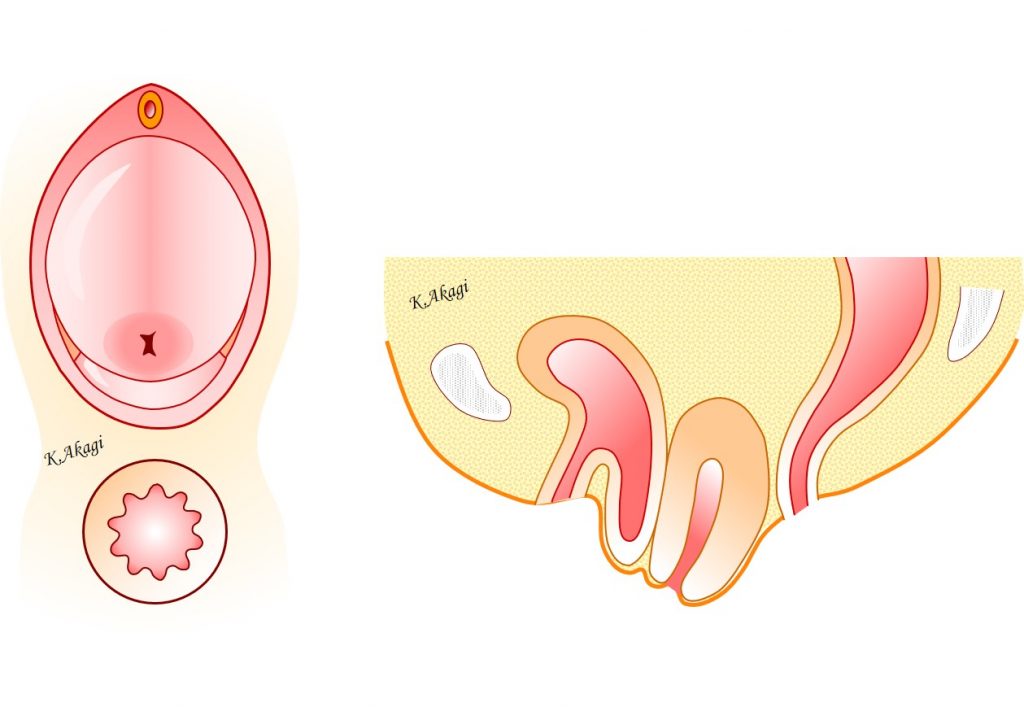
そしたら・・・↑軽度の直腸脱が出てきました。
まあ、予想通りではありますが。
直腸脱は自然には治りません。
現在、麻酔がかかってるんだから、この場で手術することも可能です。
本人と家族に状況を説明したところ、このまま手術することを希望されました。
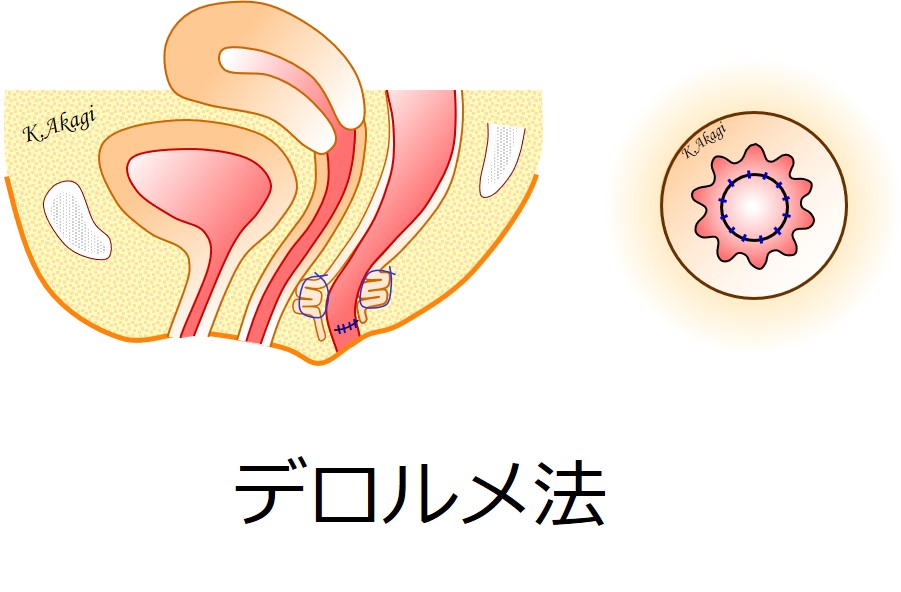
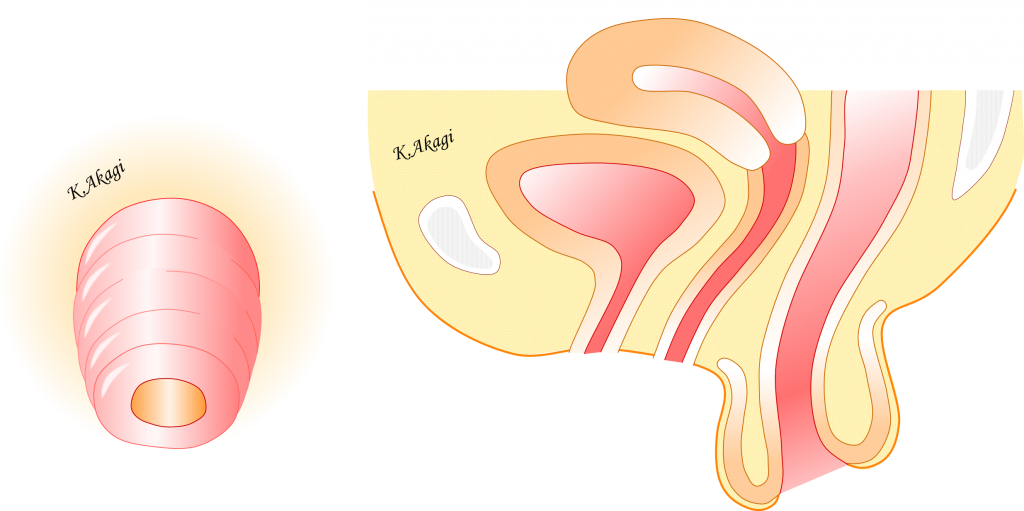
ということで、その場で↑デロルメ法を行いました。
一回の入院+麻酔で、診断だけじゃなく治療も行えて、めでたしめでたしです(笑)
直腸脱手術を行ったんだから、術後はしばらく入院が必要です。
その後は順調に経過し、退院されました。
なかなか直腸脱の診断がつかないときは、たまーにこうなることがあるんです。
「一発で診断をつけて手術する」のがカッコいいんだけど、実際にはこんな悩ましい展開になることがあるわけですね。
まあ、年に一人いるかいないかなんですけどね・・・
赤木一成 辻仲病院柏の葉 骨盤臓器脱外科