おはようございます。
骨盤臓器脱外科医師の赤木一成です。
ここでは、私が大半の骨盤臓器脱に行っている「メッシュ無し子宮温存手術」について、解説いたします。
目次
メッシュ無し子宮温存手術:実際の手順
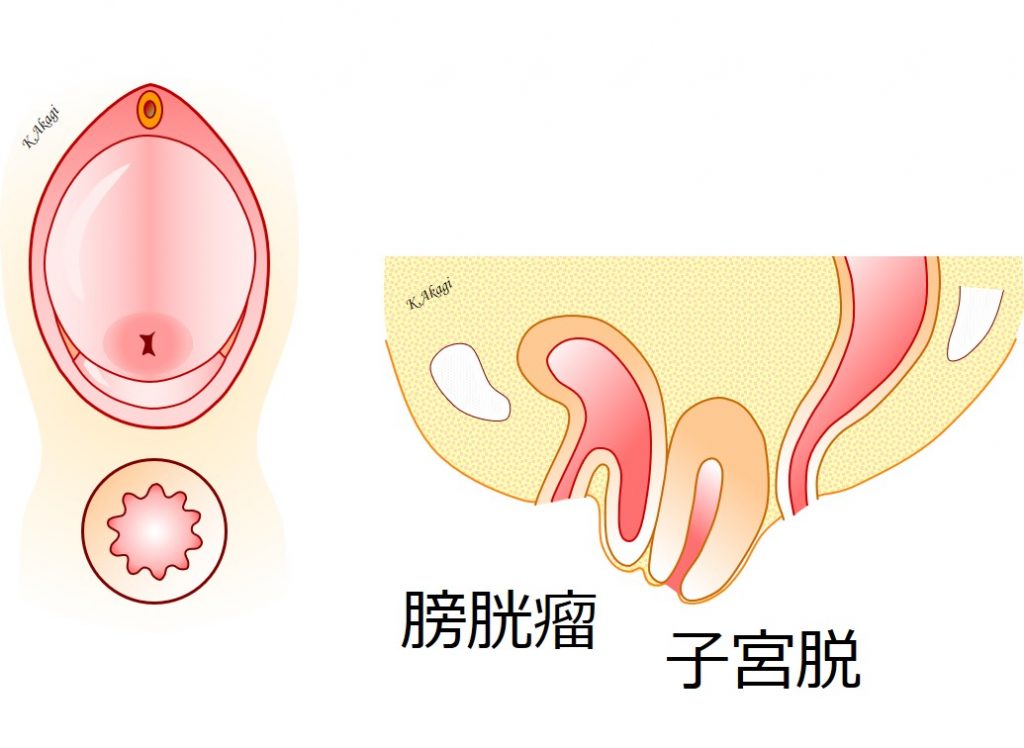
骨盤臓器脱のなかでもっとも頻度の高い、↑「子宮脱+膀胱瘤」の手術手順について、解説します。
この手術は
①膀胱瘤の修復
②子宮の挙上固定
という二つのステップで構成されています。
膀胱瘤の修復
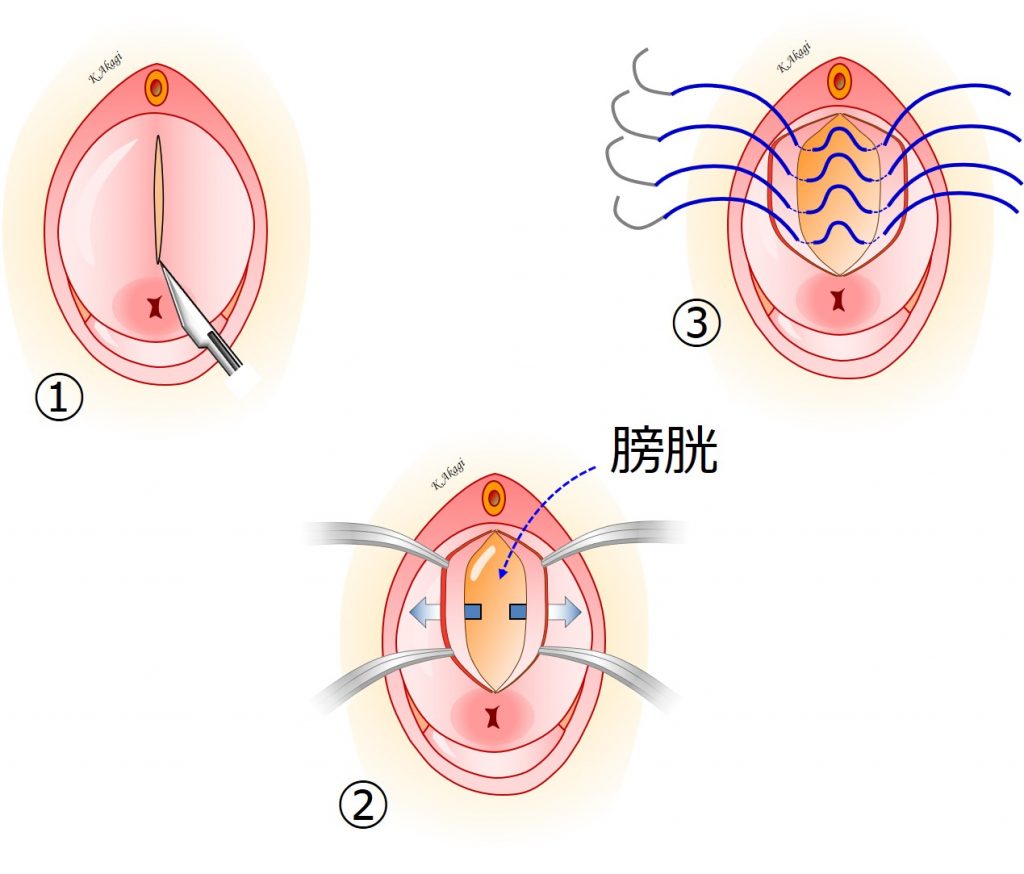
①膣壁を切開します
②膣壁を左右に剥離(はくり:はがすこと)。奥にあるのが膀胱。
③左右を縫合して膀胱が出てこないようにします。

④糸をしばると膀胱が奥に引っ込んでいきます。
⑤余った膣壁をカット。
⑥膣壁を縫合して完成。二層に縫合修復が行われます。
子宮の挙上固定
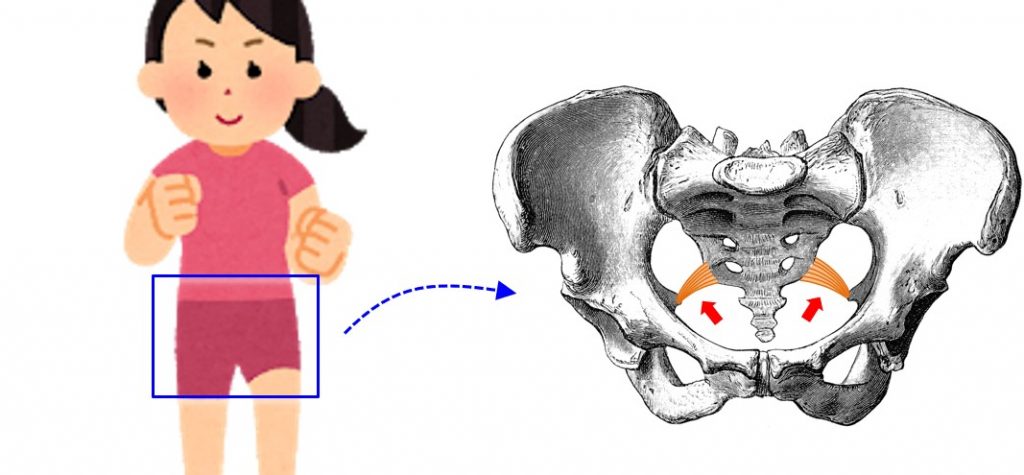
↑人の骨盤には、仙棘靭帯という丈夫な靭帯があります(赤矢印)
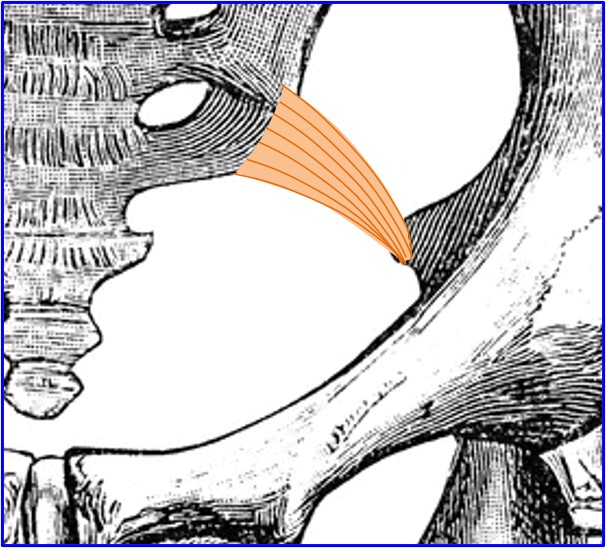
↑仙棘靭帯を拡大したところ。
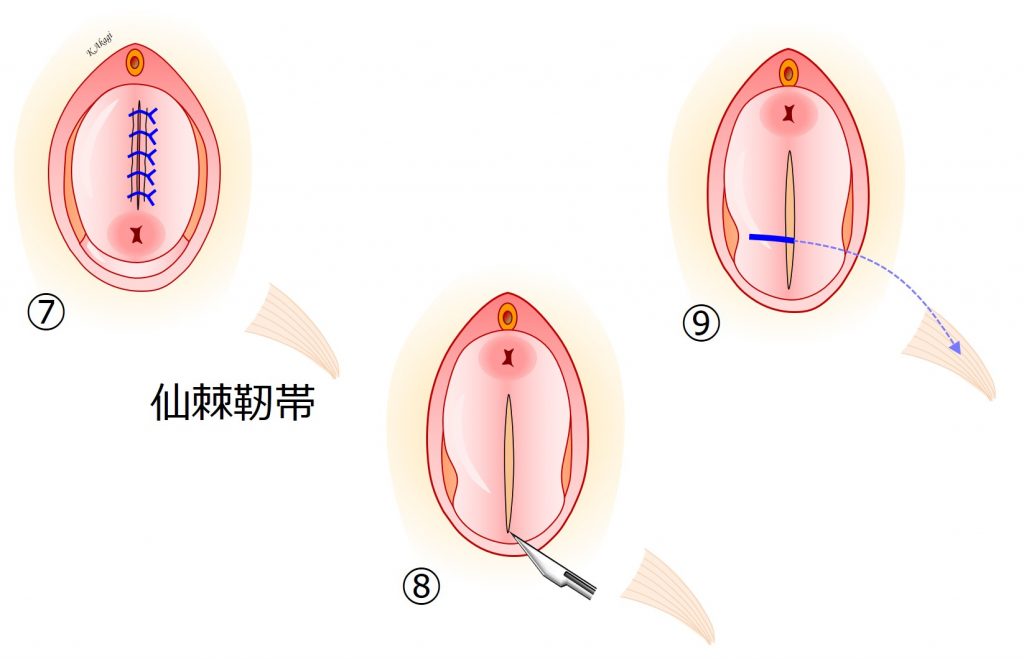
⑦さきほどの前膣壁形成術が完了した状態。
⑧子宮を上方向にひっぱりあげて、反対側の膣壁を切開。
⑨深く剥離を進めてトンネルをつくり、仙棘靭帯に到達。
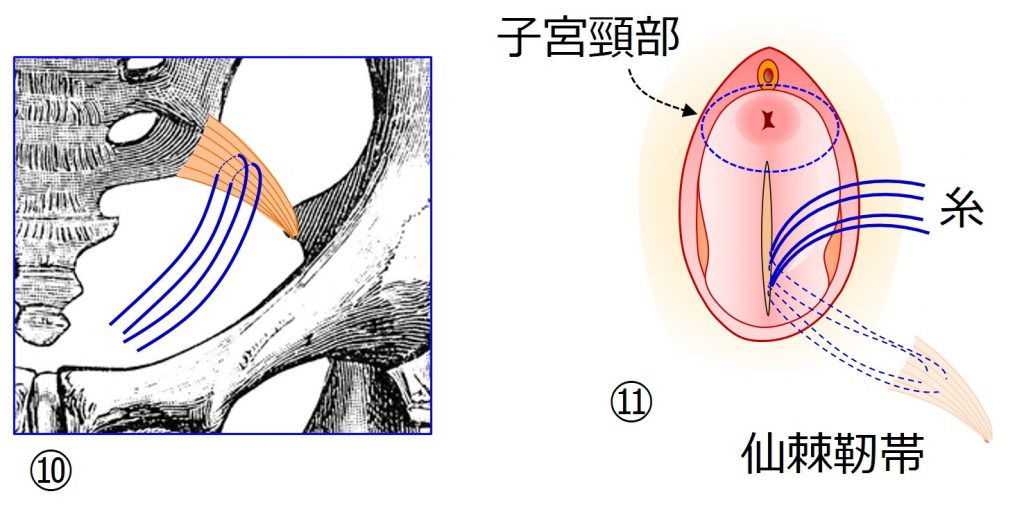
⑩このトンネルから、仙棘靭帯に糸をかけます。
⑪この糸を子宮の先端(子宮頸部)に縫い付けます。

⑫糸をしばると、子宮頸部が吊り上がって、靭帯に固定されます。
⑬最初に行った前膣壁形成術の傷は、赤矢印の位置にあります。
長所の多い術式です。唯一の短所は「性交障害」
この「メッシュ無し子宮温存手術」は、長所の多い術式です。
私の場合、性生活の無い人であれば、「これ一択」と言う感じです。
- メッシュ(異物)を使わずに治せる
- 手術のダメージ(侵襲)が小さい
- 子宮を温存できる
- 手術時間は1時間程度と短い
- 再発は100人中1人程度と少ない
- 体表面に傷ができない(あっても5㎜程度の傷が一か所のみ)
- コストが安い(患者負担も保険医療財政負担も)
- あらゆるタイプの臓器脱を治せる
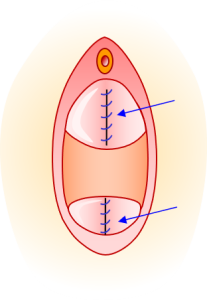
この術式の唯一の短所は「↑膣壁に傷(青矢印)ができるから、性交障害が起こる」ことですね。
だから、性生活を重視する若い人には向きません。
このような場合には、マンチェスター手術か、腹腔鏡下仙骨膣固定術を考慮します。
6つの骨盤臓器脱術式。生き残ったものと消えたもの

↑これは、われわれが経験してきた骨盤臓器脱手術の一覧です。
それぞれの「強み(青字)」と「弱み(赤字)」を示しています。
時とともに「強み」の無い術式は淘汰され、現在3つの術式が生き残って、現在に至ります。
(①メッシュ無し子宮温存手術、③腹腔鏡下仙骨膣固定術、④マンチェスター手術)
生き残った3つの術式。使い分け基準はこちら
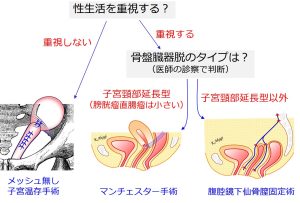
生き残っている3術式の選択基準は、↑この通りです。
「性生活の有無」と「骨盤臓器脱のタイプ」をチェックして、患者さんと相談しながら、術式を決めていくことになります。
消えた3つの術式と、その経緯
その一方で・・・
②経腟メッシュ手術(TVM手術)
⑤従来法(子宮を取って膣壁を縫い縮める手術)
⑥膣閉鎖術(膣を縫い閉じる方法)
この3つは淘汰され、現在行われなくなりました。
(あくまでも当院限定の話です。これらの術式に熟達して好成績をあげている病院もあるでしょうからね)
(ちょっとマニアックですが)歴史的な経緯について触れますと・・・
20世紀から行われていた術式は、⑤従来法、⑥膣閉鎖術、④マンチェスター手術、の3つです。
このうち⑤と⑥は、「手間がかかる割に、再発しやすい」という短所を抱えていました。
特に従来法では、子宮を取る必要があるので、侵襲(ダメージ)が大きくなってしまいます。
また④マンチェスター手術は、長所の多い素晴らしい術式なのですが・・・
「膀胱瘤が目立つ症例には向かない」という短所があります。
骨盤臓器脱の多くは、しっかりした膀胱瘤を伴っているから、適応となるケースはそれほど多くないわけですね。
(いっぽう子宮頸部延長型で膀胱瘤が小さいタイプ〔40代50代に多い〕には、これがベスト)
そして、21世紀に入って登場したのが、②TVM手術(経腟メッシュ手術)です。
これは「子宮を温存でき、再発が少ない」という理由で、当時わが国でも一世を風靡しました。
TVM手術が衰退し、多くの病院は腹腔鏡手術へ
私が骨盤臓器脱手術を始めたのは2010年ですが、この当時は↑TVM手術の全盛期でした。
当時「TVM研究会」という会合があったくらいです。
ただしTVM手術の全盛期は、長く続きませんでした。
欧米で、「膣からメッシュを入れる」ことによるトラブル(メッシュ露出、メッシュ感染など)が相次いだんですよね。
これをFDA(米国の厚生労働省みたいなところ)が問題視するようになり・・・
最終的にTVM手術は、欧米では行われなくなりました。
それに従い、TVM手術は日本でも下火となってゆきます。
その結果、多くの病院は、腹腔鏡下仙骨膣固定術に移行していきました。
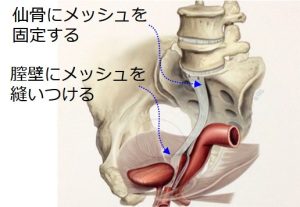
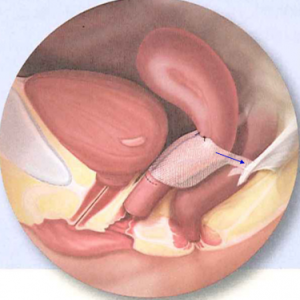
↑腹腔鏡下仙骨膣固定術とは、「体内にメッシュを留置して、骨盤臓器脱を修復する」方法です。
でもこれって、TVM手術ほど問題視されてないとはいえ
「メッシュを用いる」という点では、TVM手術と変わりありません。
メッシュ特有のトラブル(メッシュ露出、メッシュ感染)は、やっぱり起こりうるわけです。
TVM手術のメッシュは小さくなってゆき、最終的に不要となった
私が在籍している病院(辻仲病院柏の葉)でも、他の病院と同様
TVM手術から、腹腔鏡下仙骨膣固定術への移行を進めていきました。
さらに、その一方で・・・
TVM手術の「子宮を温存でき、再発が少ない」という長所を残しつつ、メッシュを小さくしてゆく試みにも着手しました。
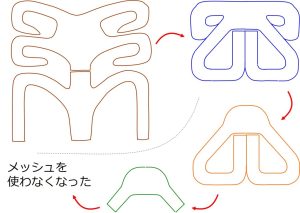
「メッシュが必要な場所」と「それほど必要でない場所」を見極めつつ
↑メッシュを少しずつ小さくしてゆき
数年間の経験を経て、最終的に・・・
メッシュを使わなくても「子宮を温存でき、再発が少ない」術式を、確立することができました。
2019年の出来事です。

メッシュから完全離脱するまで、数年を要しましたが・・・
現在ワタクシ、ほとんどの骨盤臓器脱に対し、この術式を行っています。
よろしければ、ご相談ください。
赤木一成 骨盤臓器脱外科医師