
おはようございます。
辻仲病院柏の葉・骨盤臓器脱外科医師の赤木一成です。
週末は「一週間の骨盤臓器脱手術記録」を書いています。
これはリアルタイムの記録ではありません。ちょっと前の記録です。
患者さんを特定できないよう配慮しています。
骨盤臓器脱手術を7例行いました。
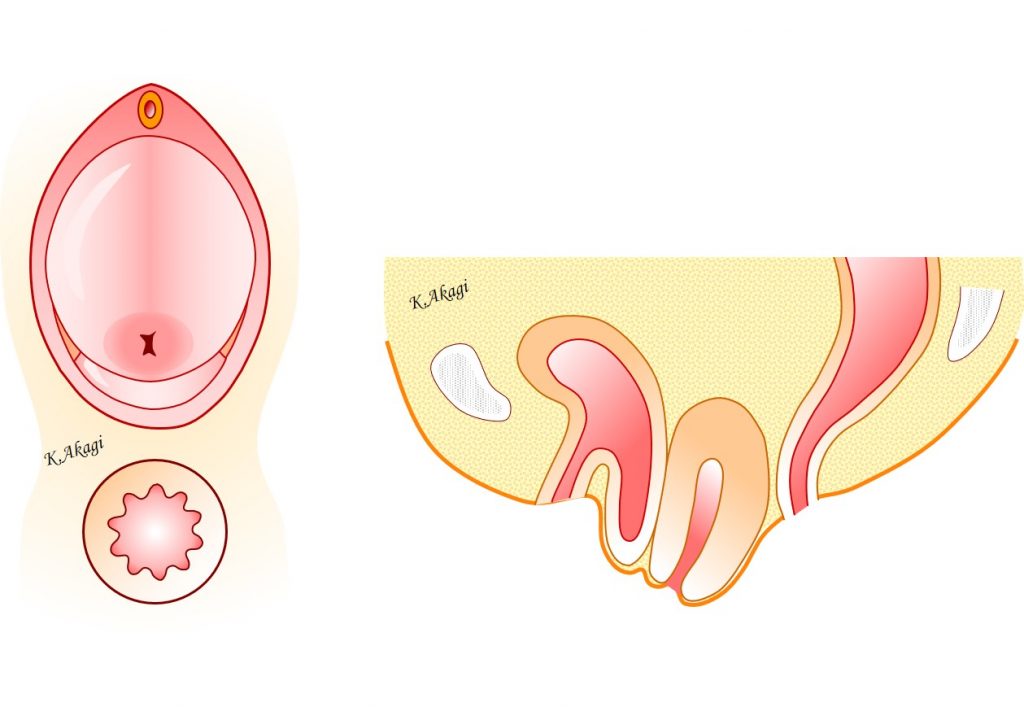
この週は、子宮脱膀胱瘤の手術を5例行いました。
特に問題なく、全員予定通りの経過でした。
また、膣閉鎖術後の再発症例に対する手術を、1例行いました。
膣閉鎖術で膣壁を縫い閉じたけど、あとで膀胱瘤直腸瘤が出てきたケースです。
他の病院で膣閉鎖術を受けて、再発して当院を受診されました。
縫い閉じた膣壁をはがして、あとはいつも通りの修復でOKでした。
さらに、膣脱の手術を1例行いました。
他の病院で、子宮脱手術で子宮を取って、その後再発してきたケースです。
臓器が癒着しており、また正常の構造が失われていることが多いので、難易度が高いです。
慎重な操作を要したけど、問題なく手術は完了し、術後の経過も順調でした。
当院で淘汰された手術と、主流になってる手術。

手術を受ける患者さんから時々いただくのが、こんな質問です。
「膣を縫い閉じるんですか?」
「子宮を取るんですか?」
これらの質問に対する回答は・・・
どちらも「いいえ」になります。
過去には行われてたけど、技術が進化するとともに、当院では淘汰されたんです。
以下、掘り下げてみます。
※これはあくまでも当院限定の話です。これらの手術に熟達して好成績をあげている施設もあるでしょう。
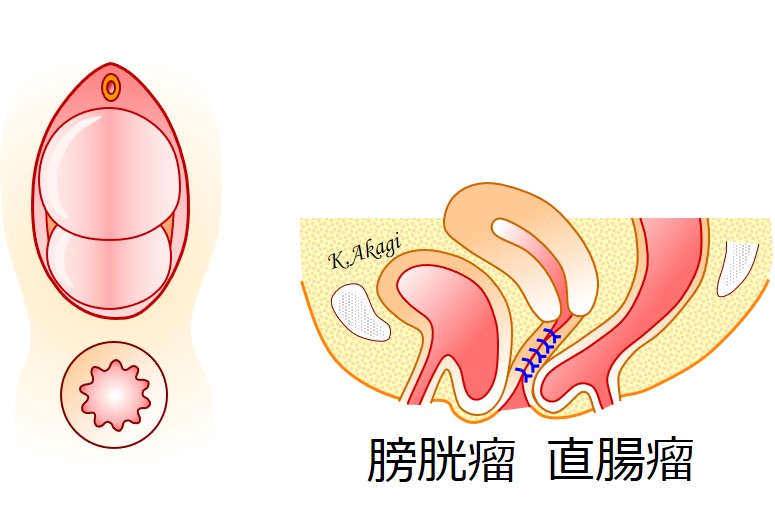
淘汰された手術①:膣を縫い閉じる手術(膣閉鎖術)
↑膣を縫い閉じる手術の事を、「膣閉鎖術」と言います。
この手術、過去にときどき行ってたんですけど、当院では現在やらなくなりました。
- 当院でいつも行っている手術と、手術時間も侵襲(ダメージ)も大差ないように思えた
- 膣を縫い閉じることに疑問を感じた
- 一定頻度で再発がある
などがその理由です。
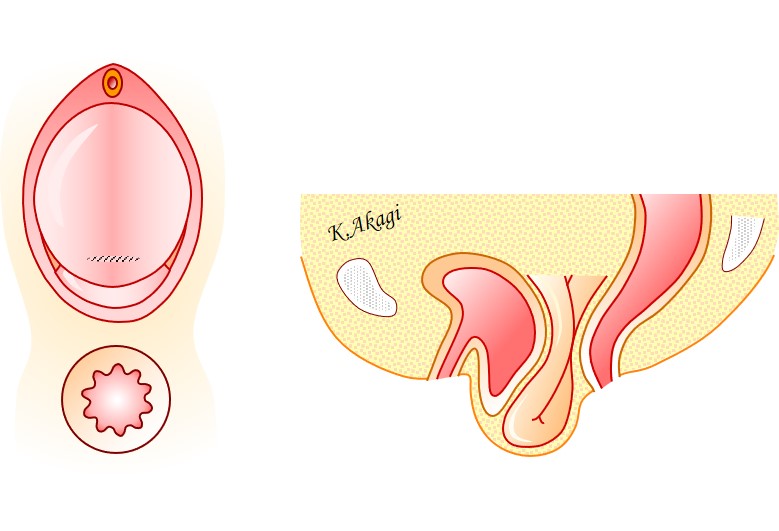
淘汰された手術②:子宮を取る手術
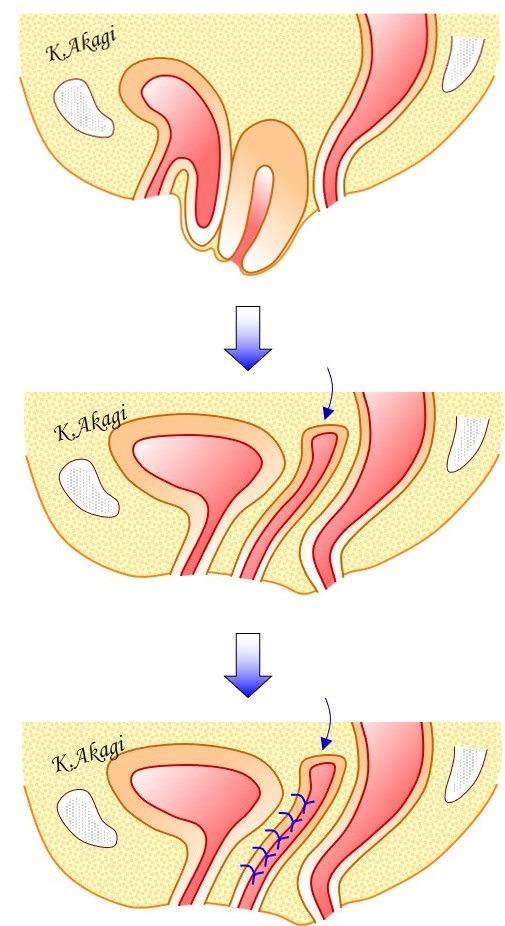
これは・・・
子宮を取って、
子宮を取った端のところを奥に固定して(青矢印)
膀胱が出てこないように膣壁を縫い縮める手術です。
この術式も、過去にときどき行っていたんですけど、当院では現在行われなくなりました。
- 子宮を取ることで時間がかかり、侵襲(ダメージ)も大きくなる
- あとで他の臓器(膀胱や小腸)が下がって再発することがある〔膣脱〕
などがその理由です。
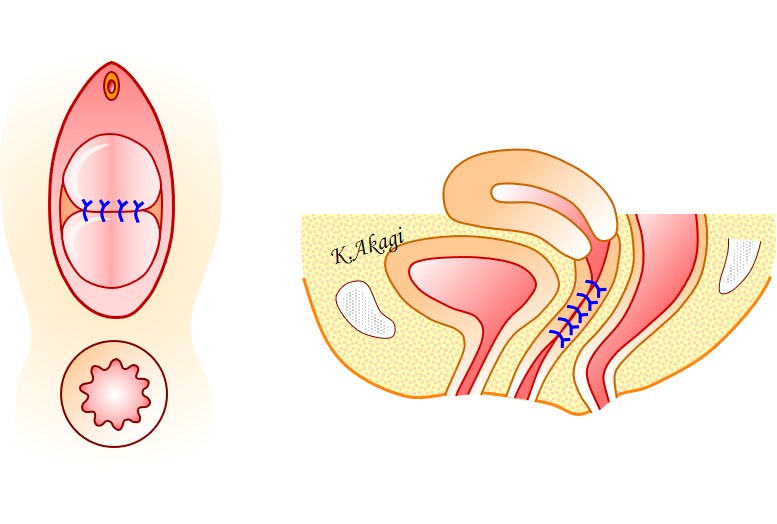
現在当院で主力の手術
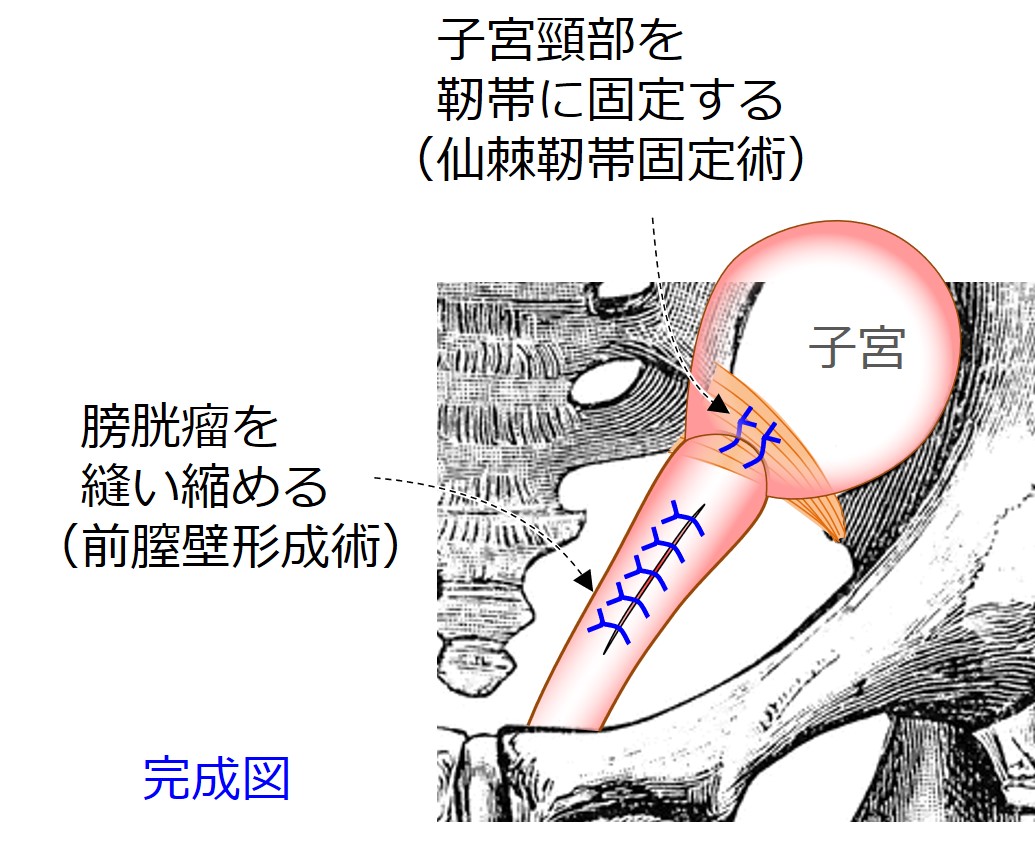
現在当院で、大半の患者さんに行われている手術は、↑この方法です。
膣を縫い閉じる必要が無く、子宮を取る必要もありません。
また、メッシュ(プラスチック繊維を編み込んで作ったシート)を使う必要もありません。
重症度に関係なくこの術式を行っており、ほぼ全員(約99%)を、一回の手術で治すことができています。
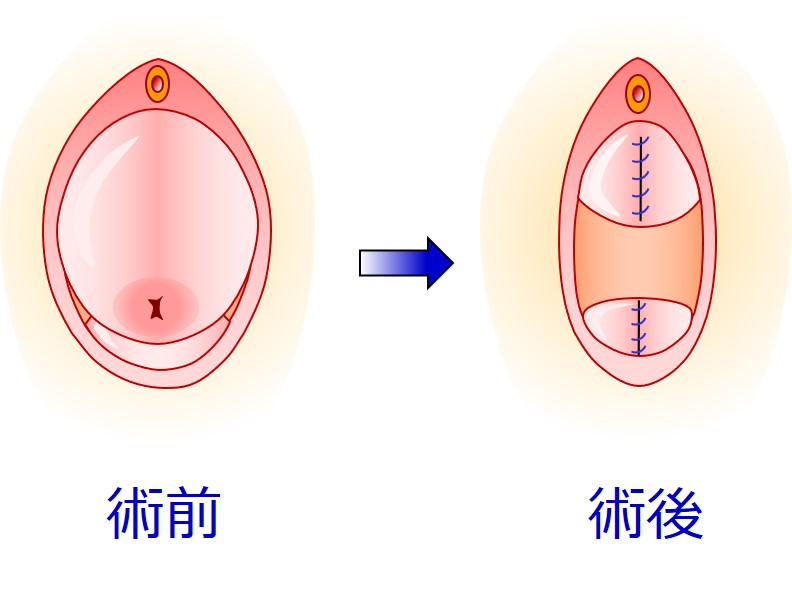
この術式の短所は、「性交障害を起こす可能性がある」という点ですね。
↑膣壁に傷ができるから、性交時に違和感や痛みを生じる可能性があるんです。
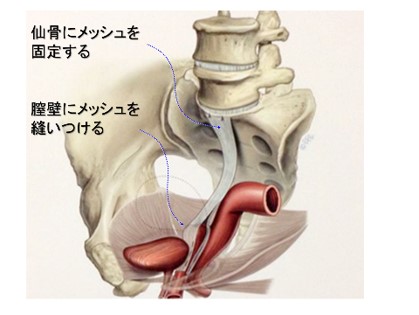
このような人には、↑腹腔鏡下仙骨膣固定手術をおすすめしています。
これだと膣壁に手を付けないので、性交障害が起こりにくいためです。
ただし当院では、この手術の出番はあんまり多くありません。
骨盤臓器脱手術を受けるのは、60代後半~80代の方が大半で、性生活を卒業してるからですね。
赤木一成 辻仲病院柏の葉・骨盤臓器脱外科







