おはようございます。
辻仲病院柏の葉・骨盤臓器脱外科の赤木一成です。
今回は、骨盤臓器脱手術を受ける方へ、わたしがどんなことを説明しているか、お話いたします。
[outline]
目次
これが、手術説明のときにお渡ししている説明用紙です。

↑これが、骨盤臓器脱手術を受ける方にお渡ししている、当院の説明用紙です。
(※膣側からの手術〔子宮脱・膀胱瘤・直腸瘤〕の説明です。直腸脱の説明用紙はまた別にあります)
オリジナルで自作したもので、10年にわたって少しずつ改良を重ねて、現状に至っています。
この用紙をお渡しして、以下のような感じで説明を進めていきます。
骨盤臓器脱手術の内容について説明します

骨盤臓器脱の手術で用いられる修復法には、以下の二種類があります。
・メッシュを使わない方法(子宮を固定する・膣壁を縫い縮める)
・メッシュを使う方法(小型の医療用シート)
麻酔をかけた状態でくわしく診察して、どちらの方法が良いか判断します。
原則として、メッシュを使わずに治すようにしています。
ただし、「重度の骨盤臓器脱」とか、「過去に手術を受けて再発した場合」では、メッシュを使った方が有利なことがあるので、この場合にはメッシュを最小限に使うこともあります。
次に、起こりうるトラブル・合併症について説明します。

説明の概略を示しますと・・・
再発:最近はほとんど起こらない
最近は再発することは非常に少なくなりました。
わたくしの場合、年に200人以上の骨盤臓器脱手術(子宮脱・膀胱瘤・直腸瘤)を手がけていますが、再発で再手術となるのは「年に1人いるかいないか」という感じです。
出血:めったにない
どの領域の手術であれ、術中術後に出血する可能性は誰にでもあります。
術中の大量出血が起こる可能性は、最近ではほぼ皆無と言えます。
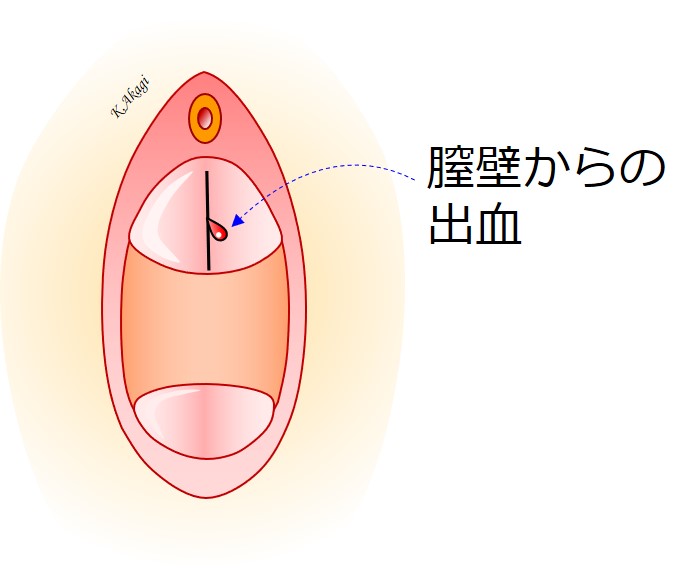
術後は↑膣壁から出血する人が、たまにいます(年に数名)
病棟で即座に止血を行います。
痛み:誰でも多少あるけどいずれ軽快する
どの領域の手術であれ、だれでも多少の痛みはあります。
痛み止めの飲み薬で対処します。
退院する頃には、痛みはほとんどよくなります。
臓器損傷:めったにない
再手術を要するような重度の臓器損傷が起こる可能性はまれです(いまのところ500人中1人以下)
血栓塞栓症:今まで起こった人はいない
いわゆる「エコノミークラス症候群」のことです。
下肢の血管内にできた血のかたまり(血栓)が、他の臓器に飛んで障害を起こす病気です。
いままでの私の手術で、起こった人はいません。
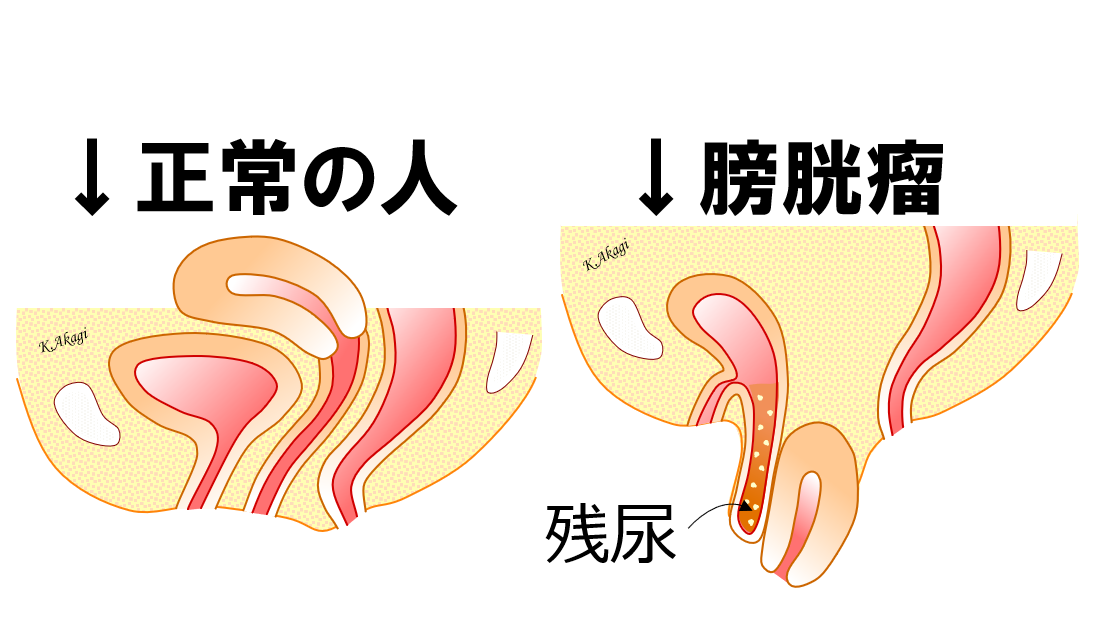
排尿状態の変化異常:時々あるが落ち着いてくる
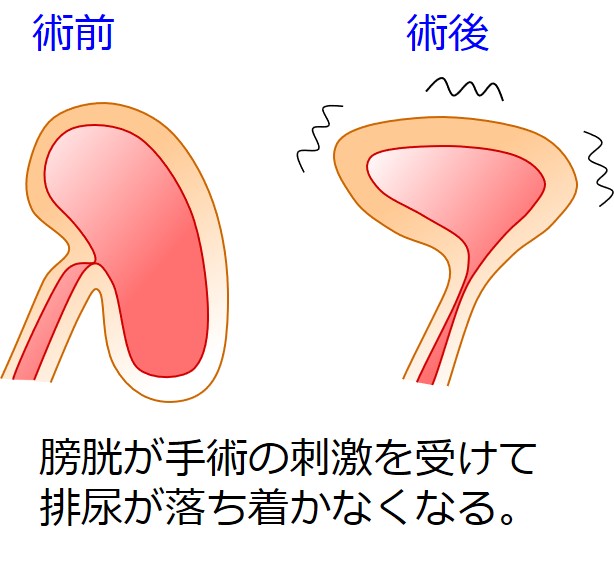
膀胱を休ませるために、術後4日間ほどおしっこの管を留置します。
このおしっこの管を抜いた後に、しばらく排尿が落ち着かなくなる人がいます。
「尿意が多い」とか、「尿がスムーズに出にくい」とかです。
これは手術の刺激で、膀胱が「びっくり」してるんですね(変な表現ですが、分かってもらえるので愛用しています)
原因に応じて薬を処方したり、おしっこの管を留置する期間を延長することで改善してきます。
メッシュの露出感染:露出は最近まれ。感染は0
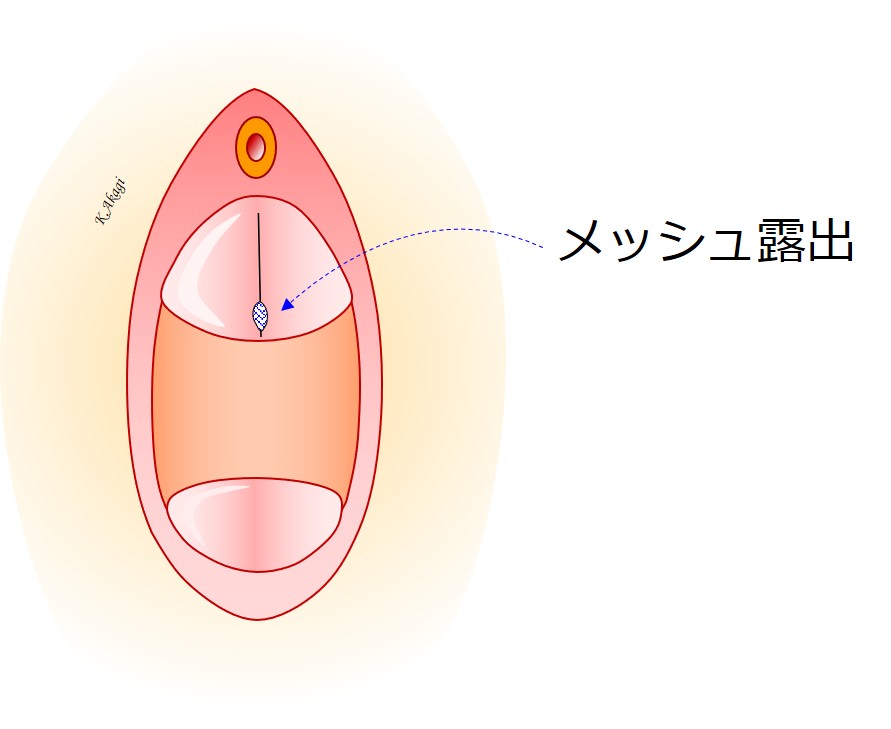
これはメッシュを使った場合の合併症です。
かつては2%くらいの頻度で起こっていました。
最近は手技が洗練され、メッシュを使わずに治せるケースが大半になったため、メッシュ露出はめったに見かけなくなりました。
またメッシュ感染は、いままで起こった人はいません。
尿もれ(腹圧性尿失禁):時々あるが治せる
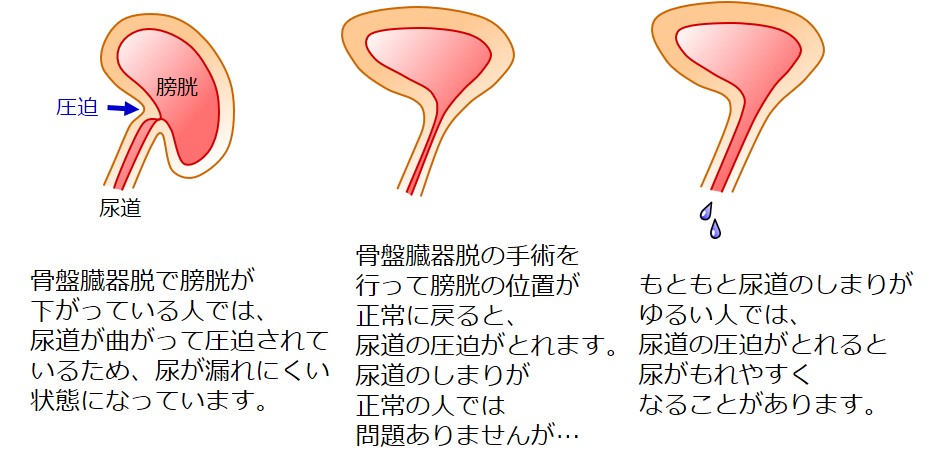
骨盤臓器脱手術で膀胱が持ち上がると、尿道の圧迫が取れて、尿が漏れやすくなる人がいます。
これは手術の合併症ではなく、「もともと尿道の締まりがゆるかった」ということです。
骨盤底筋体操で、過半数の人は改善してきます。
これで改善しない場合には、尿失禁の追加手術(TOT手術)が必要となることがあります。
TOT手術が必要となる可能性は、100人中3~4人程度です。
輸血の説明:輸血になる可能性は1/500以下
万一多量の出血が起こった場合には、輸血する必要があります。
輸血を要するほどの多量出血が起こる可能性はまれです(いまのところ500人中1人以下)
輸血の副作用について、説明しておきます。
以上です。たくさん説明することがありますね。
でもなるべく簡潔に要点を押さえて、説明するよう心がけています。
では手術頑張りましょう。
赤木一成 辻仲病院柏の葉・骨盤臓器脱外科